Cluster-Kopfschmerz
Cluster-Kopfschmerz Künstlerische Darstellung des Schmerzes während der Anfälle.
Künstlerische Darstellung des Schmerzes während der Anfälle.
| Spezialität | Neurologie |
|---|
| CISP - 2 | N90 |
|---|---|
| ICD - 10 | G44.0 |
| CIM - 9 | 339,00 , 339,01 , 339,02 |
| OMIM | 119915 |
| KrankheitenDB | 2850 |
| Medline | Suche in Medline |
| MedlinePlus | 000786 |
| eMedizin | 1142459 und 1142296 |
| Gittergewebe | D003027 |
| IHS | 3.1.1 , 3.1.2 |
| Symptome | Kopfschmerzen , Tränen ( d ) , rote Augen ( in ) , verstopfte Nase ( in ) , Rhinorrhoe , Reizbarkeit , Ruhelosigkeit , Ptosis , Tierschweiß und Lichtscheu |
| Ursachen | Unbekannt ( d ) |
| Behandlung | Normobare Sauerstofftherapie , Triptan , Ergotamin , Antiepileptikum , Verapamil , Lithiumsalz und Kortikosteroid and |
| Britischer Patient | Cluster-Kopfschmerz |
Der Clusterkopfschmerz (FTA) ist ein Syndrom, das durch die Wiederholung von Schmerzen im Gesicht gekennzeichnet ist , typischerweise in der Nähe eines Auges, begleitet von lokalen variablen Anzeichen, die nicht auf andere Ursachen hindeuten. Es ist eine seltene Erkrankung, die hauptsächlich junge erwachsene Männer betrifft. Die Schmerzen werden manchmal von Patienten als die intensivsten beschrieben, die sie je erlebt haben, und können von Selbstmordgedanken begleitet sein.
Bestimmte Faktoren wie Alkoholkonsum oder unregelmäßiger Schlaf können Anfälle begünstigen. Die Ursache dieses Syndroms ist nicht bekannt. Die Diagnose wird normalerweise bei einer körperlichen Untersuchung gestellt, aber eine Gehirn-MRT kann durchgeführt werden, um nach einer sekundären Form zu suchen. Die Behandlung von Krampfanfällen kann das Einatmen von Sauerstoff oder die Injektion von Sumatriptan umfassen . Die Verapamil ist die Hauptdroge verwendet Rezidive zu verhindern.
Synonyme
Cluster-Kopfschmerz wird manchmal als „Erythroprosopalgie“ bezeichnet; "Migräne-Neuralgie"; "Cluster-Kopfschmerz"; „Horton-Kopfschmerz“ (nicht zu verwechseln mit der Horton-Krankheit ); „Gefäßkopfschmerz Horton“; „Hortons Histaminkopfschmerz“; „Selbstmörderischer Kopfschmerz (oder Migräne)“; „ Clusterkopfschmerz “; "Bing-Horton-Syndrom" .
Je nach Symptomatik könnte sie auch unter variablen Bezeichnungen wie Charlin-Syndrom, Sluder-Syndrom (oder Ganglion sphenopalatina), Erythromelalgie des Gesichts, Neuralgie des N. vidianus oder Neuralgie des N. petrosus beschrieben werden. Cluster-Kopfschmerzen wurden in der Vergangenheit unter verschiedenen anderen Namen genannt: „Pasteur-Vallery-Radot hemicephalic Vasodilation Syndrome“, „Mollendorf Red Migräne“ und „Angioparalytic Hemicrania“ .
Anzeichen und Symptome
| Diagnosekriterien für AVF nach IHS | |
| BEIM | Mindestens fünf Anfälle, die die BD-Kriterien erfüllen |
| B | Starke einseitige Schmerzen, orbitale, supraorbitale und/oder temporale Topographie, Dauer 15 bis 180 Minuten ohne Behandlung |
| VS | Der Kopfschmerz ist mit mindestens einem der folgenden Anzeichen auf derselben Seite wie der Schmerz verbunden: Bindehautinjektion, Tränenfluss, Nasenverstopfung, Rhinorrhoe, Schwitzen an Stirn und Gesicht, Miosis, Ptosis, Augenlidödem |
| D | Häufigkeit der Attacken von 1 bis 8 pro Tag |
| E | Mindestens eines der folgenden drei Merkmale: Anamnese, körperliche und neurologische Untersuchung weisen nicht auf eine organische Störung hin; Anamnese, körperliche und neurologische Untersuchung weisen auf eine organische Störung hin, die jedoch durch bildgebende Verfahren oder andere Laborverfahren ausgeschlossen werden kann; es liegt eine organische Störung vor, aber die AVF-Anfälle traten nicht zum ersten Mal im zeitlichen Zusammenhang mit dieser auf |
Menschen mit AVF haben typischerweise starke Kopfschmerzen in der Nähe eines Auges , der Nase , der Zahnwurzel oder der Schläfe und dauern normalerweise 15 Minuten bis 3 Stunden. Kopfschmerzen sind einseitig und befinden sich immer auf derselben Seite des Gesichts, wobei die Mittellinie respektiert wird.
Der Schmerz nimmt allmählich, aber schnell (5 bis 15 Minuten) zu, ist asymmetrisch, wie Schwellung, Quetschung, Einschnürung des betroffenen Gesichtsteils; Kopfschmerzen sind oft verbunden, wenn der Anfall schwerwiegend wird, was auf die Beziehung zwischen AVF und der gewöhnlichen Migräne hinweist. Ein bemerkenswerter Unterschied in der Schmerzäußerung ist die Erregung, bei der der Patient verzweifelt nach einer Position oder einem Ort sucht, an dem der Schmerz erträglicher wäre.
AVF wird oft mit mindestens einem der folgenden Symptome: hängenden Augenlider , eingezogenen Auge , Pupillen (diese drei Symptome bilden Claude Bernard-Horner - Syndrom ), rot und wässrig Auge , Ödeme der Augenlider, eine verstopfte oder laufende Nase , als sowie vermehrtes Schwitzen im Bereich des Kopfes, in dem sich der Schmerz manifestiert. Der Nacken wird oft belastet und es wurde über Schmerzen im Kiefer und in den Zähnen berichtet.
In 80 bis 90 % der Fälle sind die Patienten unruhig. Sie stöhnen, schreien oder heulen häufig. Andere bleiben liegen. Sie zeigen manchmal gewalttätiges Verhalten sich selbst gegenüber. Die Lichtempfindlichkeit und die Empfindlichkeit gegenüber dem Ton treten während der AVF häufig (ca. 60% der Fälle) auf. In einigen selteneren Fällen Empfindlichkeit gegenüber starken Gerüchen , Erbrechen oder Übelkeit können ebenfalls auftreten (ca. 28 % der Fälle). In manchen Fällen kann die Zuneigung sogar zum Selbstmord führen, um sich in einer verzweifelten Tat vom Schmerz zu befreien.
Bestimmte Faktoren begünstigen das Auftreten von Anfällen. Somit wäre in fast der Hälfte der Fälle Alkoholkonsum vorhanden. Schlaf könnte auch ein Vermittler sein. Eine angstauslösende Umgebung und ganz allgemein eine Situation, die eine schlechte Sauerstoffversorgung verursacht, können die Krise auslösen .
Schmerzintensität
Der Vergleich mit anderen Kopfschmerzen ist begrenzt; Patienten, die Migräne hatten, geben jedoch an, dass die Schmerzen während einer AVF signifikant größer sind (mit einer wahrgenommenen Intensität, die manchmal hundertmal größer ist). Eine Analogie ist ein heißer Eispickel, den man wiederholt durch Auge und Gehirn rammen würde , eine Träne oder Quetschung oder eine zahnärztliche Behandlung ohne Betäubung.
Die Medizin betrachtet dies als einen der intensivsten Schmerzen und übertrifft die Amputation ohne Narkose . Peter Goadsby, Professor für klinische Neurologie am University College London , ein führender Forscher, kommentierte: „Cluster-Kopfschmerz ist wahrscheinlich der schlimmste Schmerz, den ein Mensch je erlebt hat. Ich weiß, dass das eine Stärke ist, aber wenn Sie AVF-Patienten fragen, ob sie eine schlimmere Erfahrung gemacht haben, sagen alle, dass sie es nicht getan haben. Frauen mit AVF werden Ihnen sagen, dass die Attacke noch schlimmer ist als die Geburt. Sie können sich also vorstellen, dass diese Menschen sechs, acht oder zehn Wochen lang ein- oder zweimal am Tag ohne Narkose gebären und dann eine Pause einlegen. Es ist einfach schrecklich. „ Das Ende der Krise ist gekennzeichnet durch ein plötzliches und sehr schnelles Verschwinden der Schmerzen.
Diese Symptome wurden früher als „Kopfschmerz“ nach den ersten Theorien in der Pathogenese von postulierten D r BT Horton . Sein erster Artikel beschreibt die Schwere der Schmerzen als in der Lage zu sein, normale Männer zu nehmen und sie zum Selbstmord zu zwingen. Tatsächlich sind Cluster-Kopfschmerzen auch unter dem Spitznamen „suizidale Kopfschmerzen“ bekannt.
Auszug aus dem ersten Artikel von Horton (1939) über Clusterkopfschmerz:
Unsere Patienten waren durch die Erkrankung behindert und litten zwei- bis zwanzigmal pro Woche unter Schmerzanfällen. Sie hatten keine Linderung der üblichen Behandlungsmethoden gefunden. Ihre Schmerzen waren so stark, dass einige von ihnen aus Angst vor Selbstmord ständig beobachtet werden mussten. Die meisten von ihnen waren bereit, sich jeder Operation zu unterwerfen, die Linderung bringen könnte.
„Unsere Patienten waren durch diese Störung behindert und litten zwei- bis zwanzigmal pro Woche unter Schmerzen. Sie hatten durch die üblichen Behandlungsmethoden keine Linderung gefunden. Ihre Schmerzen waren so stark, dass viele von ihnen ständig beobachtet werden mussten, aus Angst, ihr Leben zu gefährden. Die meisten waren bereit, sich jeder Operation in der Hoffnung auf Erleichterung zu unterziehen. "
Zyklus und Frequenz
AVF kann chronisch oder episodisch sein (die chronische Form betrifft etwa 20 % der Patienten). AVF gilt als episodisch, wenn es in Gruppen über einen Zeitraum von 7 bis 365 Tagen mit einer Remission von mindestens einem Monat zwischen jeder Periode auftritt. Wenn der Schmerz über einen Zeitraum von mehr als einem Jahr ohne eine Pause von mindestens einem Monat auftritt, gilt die Pathologie als chronisch. Manchmal ändert sich die Art der Krankheit von episodisch zu chronisch und umgekehrt . Es ist vorgekommen, dass Menschen nach Jahrzehnten ohne Angriffe wieder AVF hatten.
Die periodischen AVFs sind gut an Jahreszeiten (mehrere Wochen, gefolgt von einer ruhigen Periode ohne Kopfschmerzen) und einem genauen Tagesablauf modelliert. Schmerzen können ein- bis sechsmal pro Tag auftreten, durchschnittlich zwei pro Tag. Sie schlagen oft nachts, zur gleichen Zeit oder können eine Woche später zur gleichen Zeit zurückkehren. Diese Phänomene haben Wissenschaftler dazu veranlasst, die Beziehung zur biologischen Uhr des Gehirns und des Körpers ( zirkadianer Rhythmus ) zu untersuchen. Bei der chronischen Form erleben die Betroffenen diese Schmerzen seit Jahren täglich.
AVFs können sich jedoch im Laufe der Zeit ändern. Eine zehnjährige Studie ergab, dass bei episodischer AVF etwa 81 % der Patienten episodisch blieben, etwa 13 % zu einer chronischen Form und etwa 6 % zu einer intermediären Form fortschritten. Bei chronischer AVF blieben ca. 52 % chronisch, ca. 33 % entwickelten sich zur episodischen Form und ca. 14 % zu einer „kombinierten“ Form. Der Verlauf der episodischen bis chronischen Form ist noch nicht bekannt, jedoch stehen Faktoren wie Kopftrauma , Rauchen und Alkoholkonsum im Verdacht, einen negativen Einfluss zu haben.
Diagnose
Die positive Diagnose wird erst nach Befragung gestellt. Die klinische Untersuchung ist normal, außer kurz nach einem Anfall oder zwischen zwei nahen Anfällen, wo man eine Rötung des Auges, ein kleines Augenlidödem und ein Zeichen von Claude Bernard-Horner beobachten kann . Dies bleibt definitiv in etwa 20 % der Fälle bestehen , insbesondere bei chronischer AVF. Ergänzungsprüfungen sind normal.
Die diagnostischen Schwierigkeiten werden auf mangelnde Krankheitskenntnis und Schulungsbedarf der Ärzte zurückgeführt, wobei die Symptome eindeutig sind. Die durchschnittliche Zeit bis zur Diagnose beträgt 44 Monate und beträgt bei 31 % der Patienten mehr als 4 Jahre, 52 % der Patienten hatten vor der Diagnose mindestens 3 Ärzte aufgesucht (Flandres, 2009). Im Jahr 2014 blieb der Befund in einer anderen europäischen Population (Italien, Mitteleuropa) gleich, mit Fehlern in der Primärdiagnose in 77 % der Fälle.
Sekundäre AVF-Fälle wurden gemeldet. Es ist am häufigsten "Pseudo-AVF", das klinische Atypien wie das Fortbestehen eines permanenten schmerzhaften Hintergrunds umfasst. Bei neu aufgetretenen Krisen und/oder atypischer Semiologie haben einige Autoren die Durchführung zusätzlicher Untersuchungen empfohlen: Gefäßerkundung (zervikaler und transkranieller Doppler-Ultraschall), zerebrale MRT/MRA (Fall einer Dissektion der Carotis interna , Aneurysma , Tumor , Hypophysenadenom , Sinus-cavernosus- Thrombose ), ein Sinus-CT-Scan (Fall einer blockierten Sinusitis ). Bei der sekundären AVF sind die am häufigsten identifizierten Ursachen vaskuläre (Aneurysma, Durafistel), Tumoren (Hypophysenadenom, Meningeome, Karzinome der Nasennebenhöhlen oder der hinteren Schädelgrube) und schließlich entzündlich oder infektiös ( sphenoidale Aspergillose ). Zudem ist das Erkrankungsalter später (im Durchschnitt 42 Jahre) und die Anfallsdauer länger (Dauer häufig größer als 180 Minuten).
Es ist nicht unmöglich, mehrere verschiedene Kopfschmerzen zu haben, so dass ein und dieselbe Person beispielsweise an Migräne, Cluster-Kopfschmerz und paroxysmaler Hemikranie leiden kann.
Differenzialdiagnosen
- Migräne
- chronische paroxysmale Hemikranie (de) (HPC)
- Cluster-tic
- Syndrom SUNCT (de) ( Kurz anhaltende einseitige neuralgiforme Kopfschmerzattacken mit Bindehautinjektion und Tränenfluss )
- Schmerzen im manducativen System (SADAM- oder Costen-Syndrom)
- Essentielle Trigeminusneuralgie (NET)
- Sinusitis
Epidemiologie
Während Migräne häufiger bei Frauen auftritt, ist AVF eher eine Pathologie, die Männer betrifft. Bei einer Frau, bei der AVF diagnostiziert wurde, gibt es 2,5 bis 3 Männer mit der gleichen Erkrankung.
Dieser Unterschied zwischen den beiden Geschlechtern nimmt jedoch ab. Es ist schwer zu sagen, ob es durch bessere Diagnosen verursacht wird oder ob die Erkrankung jetzt häufiger bei Frauen auftritt. Vor den frühen 1960er Jahren kamen jedoch 6,2 Männer auf jede Frau. Dann sank das Verhältnis von Männern zu Frauen auf 5,6:1, 4,3:1, 3,0:1 bzw. 2,1:1 für die 1960er, 70er, 80er und 90er Jahre Korrelation mit Veränderungen im Lebensstil der Frauen (Schulniveau, Tabak-, Kaffee- und Alkohol).
Die Prävalenz variiert nach verschiedenen, relativ begrenzten Studien zwischen 56 und 326 pro 100.000. Der Breitengrad scheint eine Rolle zu spielen: AVFs treten häufiger in nördlichen Populationen auf als in Äquatornähe. Es wird angenommen, dass die Länge des Tages, die je nach Breitengrad variiert, mit diesen Kopfschmerzen in Zusammenhang steht . In Italien sind etwa 0,3% der Bevölkerung betroffen.
Die Rolle des Tabaks wird vor einer hohen Prävalenz von Rauchern und Ex-Rauchern (65 % der Fälle) erwähnt, aber ein Rauchstopp scheint nicht zu einer Besserung der Symptome zu führen.
Der Höhepunkt des Auftretens liegt sowohl bei Männern als auch bei Frauen in der Altersgruppe der 20-30-Jährigen; diese können die ersten Anfälle in der chronischen Form schon in jungen Jahren (0-9 Jahre) manifestieren und treten auch im fortgeschrittenen Alter (über 70 Jahre) auf.
Mehrere vom AFCAVF-Verband gesammelte Zeugenaussagen zeigen deutlich, dass AVF auch sehr kleine Kinder erreicht. Einige Erwachsene, bei denen AVF diagnostiziert wurde, gaben an, dass sie im Alter von etwa 8-10 Jahren schwere "Migräne" hatten, die ihnen bei genauer Betrachtung als AVF-Attacken erscheinen. Es gab mindestens einen Fall einer AVF bei Jugendlichen, die mit Sicherheit AVF war, als sie ein Baby war.
Pathophysiologie
AVFs sind primäre Kopfschmerzen neurovaskulären Ursprungs. Während die unmittelbare Ursache der Schmerzen bekannt ist, bleiben die Ursachen der Erkrankung teilweise unerkannt. Trotzdem wird der AVF immer besser verstanden: Die verschiedenen aufgelisteten Studien zeigen, dass die Forschung voranschreitet.
Die Pathophysiologie umfasst sicherlich das trigeminovaskuläre System und einen hypothalamischen „AVF-Generator“. Die Einseitigkeit des Schmerzes, seine Lokalisation im Trigeminusgebiet, das Vorhandensein von Parasympathikus (Tränen, verstopfte Nase, Bindehautinjektion und Augenlidödem) und Sympathikus (Miose, Ptose und Schwitzen der Stirn) deuten auf eine Beteiligung des Trigeminovaskulärsystems und Sinus cavernosus, jedoch durch einen Mechanismus, der im Dunkeln bleibt.
Die zyklische Natur der Anfälle deutet stark auf die Beteiligung des zirkadianen Rhythmus über Melatonin und Gamma-Aminobuttersäure (GABA) hin. Diese beiden Stoffe sind im Hypothalamus hochkonzentriert. Hinzu kommt eine Hyperaktivität der Hypothalamuskerne auf der gleichen Seite wie der Schmerz bei Anfällen.
Hypothalamus
Die Theorie, dass AVFs von einer Anomalie im Hypothalamus herrühren, ist eine der am meisten akzeptierten; Der australische Spezialist Dr. Peter James Goadsby hat diese Theorie entwickelt. Diese Arbeit könnte erklären, warum Kopfschmerzen mit einer genauen und regelmäßigen Zeitachse auftreten. Eine der Aufgaben des Hypothalamus besteht darin, den circadianen Rhythmus zu regulieren . Bei Patienten wurde auch über Stoffwechselanomalien berichtet.
 |
 |
|
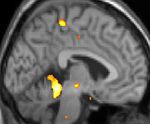
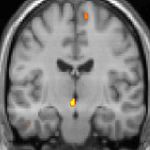
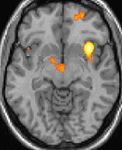
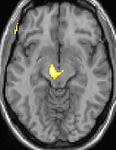
| Die Positronen-Emissions- Tomographie (PET) zeigt, dass die Hirnareale bei Schmerzen aktiviert werden | ||
 |
 |
|
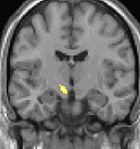
| Die Morphometrie Voxel für Voxel (VBM) zeigt die strukturellen Unterschiede in Hirnarealen | ||
Positronen-Emissions-Tomographie- Aufnahmen zeigen, welche Regionen des Gehirns bei Schmerzen im Vergleich zu schmerzfreien Zeiten aktiviert werden. Sie zeigen in gelb/orange die Bereiche des Gehirns, die bei Schmerzen immer aktiv sind (sogenannte „ Schmerzmatrix “). Die Zone in der Mitte (in allen drei Ansichten) wird nur während des Anfalls gezielt aktiviert. Die Fotos in der unteren Reihe (aufgenommen von VBM) zeigen die strukturellen Unterschiede zwischen Patienten mit AVF und Gesunden: Nur ein Teil des Hypothalamus ist anders.
Es scheint bilaterale hypothalamische Mikrostrukturanomalien (in diesem Fall das Vorliegen einer Hypertrophie) zu geben, ohne dass bekannt ist, ob diese Anomalien die Ursache oder die Folge der Wiederholung der Anfälle sind.
Genetische Faktoren
Bis heute wurde kein an AVF beteiligtes Gen nachgewiesen. Allerdings entwickeln die direkten Nachkommen einer Person mit AVF eher die Krankheit als der Rest der Bevölkerung. Im Gegensatz zu anderen Kopfschmerzarten scheint die Bedeutung des genetischen Faktors bei AVF weniger signifikant zu sein. Kürzlich wurde das Risiko, an AVF zu erkranken, mit dem Polymorphismus eines Gens in Verbindung gebracht, das für Hypocretin-Rezeptoren vom Typ 2 ( HCRTR2 ) kodiert . Eine Umfrage des Vereins AFCAVF unter seinen Mitgliedern (Umfrage, die zur Veröffentlichung einer Dissertation führte) legt nahe, dass Fälle, in denen eine Person mit AVF ein Kind hat, das selbst AVF hat, selten sind (ab etwa 2 %).
Behandlung
Ein AVF-Anfall gilt aufgrund der dadurch verursachten Schmerzen als medizinischer Notfall. Allerdings sind viele Ärzte an diesen Zustand nicht gewöhnt. Aus diesem Grund wird AVF oft falsch diagnostiziert oder nicht.
Einige Empfehlungen zur Behandlung von Cluster-Kopfschmerz wurden 2006 von der European Federation of Societies Neurogical veröffentlicht.
Behandlung des Anfalls
Zwei Behandlungen liefern zufriedenstellende Ergebnisse bei der Behandlung von Anfällen:
- die Sauerstofftherapie (O 2 -Partialdruck zwischen 0,213 und 1,013 bar, darüber hinaus ein hyperbarer Sauerstoff ) High-Speed (12 l/min) liefert gute Ergebnisse. Die Verpackung, Größe und Lagerung von Sauerstoff schränken jedoch seine Verwendung ein. Der Vorteil dieser Behandlung besteht darin, dass bei wiederholter Anwendung (mehr als zwei Anfälle pro Tag) keine Nebenwirkungen auftreten. In Frankreich und Belgien wird die Sauerstofftherapie bei Clusterkopfschmerz von den Krankenkassen erstattet, sofern die Erstverordnung von einem Neurologen, einem HNO-Arzt oder einem auf Schmerzbehandlung spezialisierten Arzt ausgestellt wird;
- Die Injektion von Sumatriptan ist eine radikale Alternative, wenn die Anwendung einer Sauerstofftherapie nicht möglich ist. Die Wirksamkeit ist viel höher als die der Sauerstofftherapie, obwohl es keine Vergleichsstudie zwischen der Sauerstofftherapie und Sumatriptan gibt. Andererseits sind eine Reihe von Nebenwirkungen sowie kardiovaskuläre Risiken zu berücksichtigen, die eine Anwendung bei Patienten mit kardiovaskulären Erkrankungen in der Vorgeschichte nicht empfehlen. Die nasale Form ist eine weniger wirksame Alternative, entweder für Sumatriptan oder für Zolmitriptan .
Die üblicherweise gegen Kopfschmerzen verschriebenen Medikamente sind wirkungslos: Aspirin und Paracetamol . Im Gegensatz zu Migräne und anderen Kopfschmerzen sind AVFs immun gegen „ Biofeedback “ -Behandlungen . Angesichts der Intensität und der relativ kurzen Dauer der Anfälle ist auch eine orale Medikation nicht geeignet. Das Ibuprofen kann die Schmerzen jedoch mäßig lindern. Einige Patienten sprechen teilweise auf narkotische Schmerzmittel an, aber die Notwendigkeit, sie einzunehmen, macht sie oft unzureichend. Sie können den Schmerz auch nicht vollständig beseitigen.
Hintergrundbehandlung
Die Basistherapie zielt darauf ab, die Anfallshäufigkeit während Episoden oder langfristig bei chronischer AVF zu reduzieren.
- Die érénumab (unter dem Namen Aimovig) ist ein monoklonaler Antikörper Mensch, die Zulassung für den europäischen Markt im Jahr 2018 erhalten hat , es durch monatliche Selbst Injektionen verabreicht wird.
- Das Verapamil ist weit verbreitet. Dies ist die Behandlung, die derzeit als die wirksamste angesehen wird. Die übliche Dosierung beträgt 120 mg , 3 bis 4 mal pro Tag, bei Versagen werden manchmal viel höhere Dosierungen verwendet ( 600 bis 1200 mg pro Tag), erfordern aber eine engmaschige kardiovaskuläre Überwachung.
- Die Kortikosteroide (Prednison, Prednisolon oder Methylprednisolon) haben in 70% der Fälle eine hohe Wirksamkeit in Tagen, erfordern jedoch hohe Dosen (1-2 mg / kg / Tag in der morgendlichen Einzeldosis) für eine maximale Verschreibung von 30 Tagen.
- Das Lithiumcarbonat wird off-label bis zur durchschnittlichen Dosis von 750 mg/Tag verwendet . Seine Wirksamkeit wurde in einer randomisierten Studie nachgewiesen, deren Methodik jedoch umstritten ist. Nieren- und Schilddrüsenfunktion sollten vor Beginn der Behandlung überprüft und danach regelmäßig überwacht werden.
- Das Methysergid war ein klassisches Medikament, das kaum verwendet wird, da es ein Vasokonstriktor ist, das gegen die Verabreichung von Sumatriptan zur Behandlung von Krisen spricht. Die wirksame Dosierung liegt zwischen 6 und 12 mg pro Tag und die Behandlung sollte sehr langsam begonnen werden. Die wichtigsten Kontraindikationen sind koronare Herzkrankheit, schwerer Bluthochdruck, Arteriitis der unteren Gliedmaßen und schweres Leber- oder Nierenversagen.
- Das Ergotamintartrat . Wie Methysergid wird diese Behandlung kaum mehr angewendet, da sie die Einnahme von Sumatriptan formal kontraindiziert.
- Das Indomethacin hat manchmal eine bemerkenswerte Wirkung nähert sich der bei chronischer paroxysmaler Hemikranie erhaltenen . Besteht keine verdauungsfördernde Kontraindikation, sollte die Behandlung mit hohen Dosen (150 bis 200 mg pro Tag) begonnen und dann schrittweise reduziert werden, bis die minimale wirksame Dosis erreicht ist.
Behandlungen wie Baclofen , das Botulinumtoxin , die Capsaicin , der Chlorpromazin , der civamide , die Clonidin , das Ergotamin oder Dihydroergotamin , die Gabapentin , das Leuprolid , die Melatonin , die Methysergid , die Pizotifen , das Natriumvalproat , die Oral Sumatriptan , Topiramat , oder trizyklische Antidepressiva konnten ohne ausreichende Wirksamkeitsnachweise nicht getestet werden.
Es gibt anekdotische Hinweise darauf, dass halluzinogene Serotonergika wie das in bestimmten halluzinogenen Pilzen enthaltene Psilocybin , LSD und LSA ( d-Lysergsäureamid , enthalten in den Samen von Turbina corymbosa ) Anfallszeiten stoppen und Remissionszeiten verlängern. Zudem sind diese Substanzen illegal, was ihre Verwendung problematisch macht.
Nichtmedikamentöse Behandlungen
Es gibt mehr oder weniger invasive nichtmedikamentöse Behandlungen, die chronischen (einseitigen) schweren und medikamentenresistenten Formen vorbehalten sind.
- Alkoholisierung des Ganglions sphenopalatina. Die neurolysis werden durch Einspritzen ausgeführt 0,5 zu 1 ml von Lidocain 1% , gefolgt von einem Volumen von absolutem Alkohol äquivalent. Die erzielte Verbesserung ist oft vorübergehend (einige Wochen bis einige Monate), aber die Geste kann dann wiederholt werden.
- Selektive Thermokoagulation des Gasser-Ganglions .
- Die Injektion von Glycerin in die Retro-Gasserian-Zisterne. Kurzfristige Ausfälle sind häufig.
- Selektive Läsion des Trigeminus durch „ Gamma-Messer “. Sie besteht darin, die empfindliche Wurzel des Trigeminus durch Gammastrahlung (70 Gy ) in Höhe der TROZ ( Trigeminuswurzeleintrittszone ) zu schädigen .
- Mikrovaskuläre Trigeminus-Dekompression, ohne Hypästhesie im Trigeminus-Territorium. Die Effizienz ist nicht sehr dauerhaft.
- Tiefenstimulation des Hypothalamus (durch Implantation von intrazerebralen Elektroden). Diese Technik scheint sehr vielversprechend zu sein, aber der Rückblick ist noch unzureichend.
- Stimulation des N. occipitalis, die Technik besteht in der Implantation eines internen Stimulators, dessen Stimulationselektroden an den beiden N. occipitalis angebracht werden. Diese Technik, die weniger invasiv als die hypothalamische Stimulation ist, würde eine durchschnittliche Verbesserung von 60 % der Patienten mit chronisch arzneimittelresistenter AVF ermöglichen.
- Transkutane Neurostimulation vom TENS-Typ an den Schläfen- und Jochbeinregionen zur Behandlung von einseitigen Schmerzen und an der Nase und der Vereinigung bei beidseitigen Schmerzen. Diese Stimulationstechnik verwendet selbstklebende Oberflächenelektroden und ist vollständig nicht-invasiv. Es ist einfach zu testen und hat keine Nebenwirkungen.
- Arnolds große Infiltration des N. occipitalis. Die Injektion erfolgt mit 160 mg Methylprednisolon.
- Das Tragen einer Aufbissschiene in der Nacht kann Cluster-Kopfschmerz eines der Symptome eines Syndroms namens SADAM sein: algodysfunktionales Syndrom des Unterkiefers .
Geschichte
Die altgriechische und römische Literatur zeigt verschiedene Kopfschmerzen, aber keinen Hinweis auf die Existenz von Cluster-Kopfschmerzen. Der niederländische Arzt Nicolaes Tulp , berühmt für den 1632 von Rembrandt gemalten Anatomievortrag , beschrieb 1641 (in Observationes Medica ) zwei Arten von wiederkehrenden Kopfschmerzen : Migräne und wahrscheinlich Cluster-Kopfschmerz:
„Zu Beginn des Sommers litt [er] unter extrem starken Kopfschmerzen, die täglich zu festgelegten Zeiten kamen und gingen, mit einer solchen Intensität, dass er mir oft versicherte, dass er die Schmerzen nicht mehr ertragen könne oder bald sterben würde.“ . Dieser Schmerz dauerte selten länger als zwei Stunden. Und den Rest des Tages gab es kein Fieber, keine Veränderung des Urins, kein Anfall des Pulses. Aber dieser wiederkehrende Schmerz hielt bis zum vierzehnten Tag an… Er bat die Natur um Hilfe,… und verlor viel Flüssigkeit durch die Nase… [und] war für kurze Zeit erleichtert “
- Nicolaes Tulp, Observationes Medicæ
Thomas Willis beschrieb 1672 wahrscheinlich auch Cluster-Kopfschmerz.
Gerard van Swieten , der Arzt von Maria Theresia von Österreich und Gründer der Wiener Schule im Jahr 1745, dokumentierte einen Fall von episodischem Clusterkopfschmerz . Diese Beschreibung entspricht den aktuellen diagnostischen Kriterien der International Headache Society (IHS-II-ICHD-Klassifikation 3.1):
"Ein gesunder, robuster Mann mittleren Alters [hatte] einen unwillkommenen Schmerz, der ihn jeden Tag zur gleichen Zeit und an seiner Stelle direkt über der Augenhöhle seines linken Auges, wo der Nerv austritt, auftrat. Die Öffnung des Stirnbeins ; nach kurzer Zeit begann das linke Auge zu röten und in Tränen zu baden; er hatte das Gefühl, als würde sein Auge mit so viel Schmerz langsam aus der Höhle gezogen, dass er fast wahnsinnig wurde. Nach ein paar Stunden verschwanden all diese Unglücke und es schien sich absolut nichts in den Augen geändert zu haben.
- Gerard van Swieten
Die erste vollständige Beschreibung des Cluster- Kopfschmerzes erfolgte 1926 durch den Londoner Neurologen Wilfred Harris (IT) . Er nannte die Krankheit „Migräne-Neuralgie“.
Clusterschmerz des Gesichts ist das Thema des Romans Anomaly des zone deep du sang , herausgegeben von Laure Limongi bei Editions Grasset, inAugust 2015.
-
Nicolaes Tulp (1593-1674)
-
Thomas Willis (1621-1675)
-
Gerard van Swieten (1700-1772)
Hinweise und Referenzen
- (fr) Dieser Artikel ist ganz oder teilweise dem englischen Wikipedia- Artikel " Cluster-Kopfschmerz " entnommen ( siehe Autorenliste ) .
- http://dictionary.academie-medicine.fr/?q=algie%20vasulaires%20de%20la%20face
-
Der Begriff „Clusterkopfschmerz“ findet sich in der Schweiz zum Beispiel in:
- « Kopfschmerzen » [PDF] , auf hug.ch , Universitätsspitäler Genf ( Konsultation am 29. Januar 2018 ) , S. 3, 5, 17, 20.
- „ Cluster- Kopfschmerzen “ , auf Kopfschmerzen.ch , Schweizerische Gesellschaft zum Studium des Kopfschmerzes (Zugriff am 29. Januar 2018 ) .
- Medizinische Notizbücher , SIMEP Éditions, vol. 6, n o 17-23, 1981, p. 1252 :
- http://www.granddictionary.com/ficheOqlf.aspx?Id_Fiche=8873899
- H. Massiou, „ Algie vascular de la face “ (Zugriff am 5. April 2018 )
- (In der Öffentlichkeit vergebener Spitzname, siehe Nathan Moreau, „ Chronischer orofazialer Schmerz: Klassifikationen und Hauptursachen “ , auf researchgate.net (Zugriff am 5. April 2018 ) ).
- (in) Stephen D. Silberstein, Richard B. Lipton. Peter J. Goadsgy. Kopfschmerz in der klinischen Praxis , Zweite Auflage. Taylor & Franz. 2002.
- (in) The International Headache Society - Klassifikation (2. Auflage - 1. Revision)
- (de) Clusterkopfschmerz
- „ Symptome eines Cluster-Kopfschmerzes “ , auf nhs.com
- (in) Ein Horner-ähnliches Syndrom und Cluster-Kopfschmerz. Was kommt zuerst?
- (de) Verhalten Bei Clusterkopfschmerz.
- (de) Einseitige Photophobie oder Phonophobie bei Migräne Im Vergleich zu autonomen Trigeminuskopfschmerzen.
- (in) Cluster-Kopfschmerz: klinische Präsentation, Lebensstilmerkmale und medizinische Behandlung.
- (in) "Nein, du bist nicht verrückt - du hast Cluster-Kopfschmerzen" Kopfschmerz, der Newsletter der ACHE 2001-2002 , Band 12 N o 4.
- Nesbitt AD, Goadsby PJ, Cluster-Kopfschmerz , BMJ, 2012; 344: e2407
- (in) "Cluster-Kopfschmerzen" - WebMD
- "Cluster-Kopfschmerz"
- (de) abc.net.au
- (in) Matharu M, P Goadsby, „ Clusterkopfschmerz – Update zu einem häufigen neurologischen Problem “ , Praktische Neurologie , vol. 1,Oktober 2001, s. 42–9 ( DOI 10.1046 / j.1474-7766.2001.00505.x , online lesen [PDF] )
- (in) BT Horton "Ein neues Syndrom der vaskulären Kopfschmerzen: Bericht über die Behandlung mit Histamin: vorläufiger Bericht" Proceedings of the Staff Meetings of the Mayo Clinic , Rochester, MN, 1939, 14: 257-26-
- Lanteri-Minet M. Clusterschmerz des Gesichts: "ein Notfall für den Patienten" ein brennender Schmerz, extrem heftig und invasiv" ; Französische Gesellschaft zum Studium von Migräne und Kopfschmerzen; Konferenz vom 25.03.2006.
- (in) " The International Headache Society - Klassifikation (2nd Edition - 1st Revision) p64 " ( Archiv • Wikiwix • Archive.is • Google • What to do? ) (Zugriff am 8. April 2013 )
- (in) Manzoni GC Micieli G Granella F Tassorelli C Zanferrari C, Cavallini A, „ Clusterkopfschmerz-Rasse über zehn Jahre bei 189 Patienten “ , Cephalalgia , vol. 11, n o 4,1991, s. 169-74. ( PMID 1742772 )
- (in) Torelli P, Manzoni GC, „ Was sagt die Entwicklung von episodischen zu chronischen Clusterkopfschmerzen voraus? “ , Curr Pain Headache Rep. , vol. 6, n o 1,2002, s. 65-70. ( PMID 11749880 )
- (in) Grosberg WB, Solomon S, „ Erkennung und Behandlung von Cluster-Kopfschmerzen in der Notaufnahme “ , Curr Pain Headache Rep . vol. 8, n o 22004, s. 140-6. ( PMID 14980149 )
- (en) , Pike, B. et al. Validierung eines kurzen selbstverabreichten Fragebogens für das Clusterkopfschmerz-Screening in einem tertiären Zentrum. , Januar 2009.
- (en) Ridderikhoff J. und Koudstaal PJ. Clusterkopfschmerz: falsch eingeschätzt, weil unbekannt , Februar 2009
- (in) Paemeleire K. et al. Diagnostischer und therapeutischer Verlauf von Clusterkopfschmerzpatienten in Flandern. , März 2009.
- Fabio Antonaci et al., „ Diagnostische und therapeutische Fehler bei Clusterkopfschmerz: eine Krankenhausstudie “, Journal of Headache Pain ,2014( DOI 10.1186 / 1129-2377-15-56 , online lesen ).
- (de) Variante des Clusterkopfschmerzes. Spektrum eines neuen Kopfschmerzsyndroms. , 1981.
- (de) Federico Mainardi et al. Clusterartige Kopfschmerzen. Eine umfassende Neubewertung. ncbi.nlm.nih.gov, 2010.
- (in) Geschlechterverhältnis von Clusterkopfschmerz im Laufe der Jahre: eine mögliche Rolle des Austauschs im Lebensstil.
- (in) Cluster-Kopfschmerz-Prävalenz: Methodische Überlegungen. Ein Überblick über die Literatur.
- Prävalenz von AVF in der Allgemeinbevölkerung in Italien online lesen
- (in) Schurks M, Kurth T, J de Jesus, JONJIC M, Rosskopf D, Diener HC, Clusterkopfschmerz: klinische Präsentation, Lebensstilmerkmale und medizinische Behandlung , Headache 2006; 46: 1246-1254.
- (in) P. Torelli et al., „ Alter des Auftretens von episodischen und chronischen Clusterkopfschmerzen – eine Übersicht über eine breite Kastenserie aus einem einzigen Kopfschmerzzentrum. " , Zeitschrift für Kopfschmerz ,2016( DOI 10.1186 / s10194-016-0626-9 , online lesen ).
- (de) Cluster Headaches Worldwide Support Group
- (de) Cluster-Kopfschmerz. Cephalalgie 2000 (20): 787-803
- (de) Hypothalamische Aktivierung bei Clusterkopfschmerzattacken.
- (in) Eine Überprüfung der hormonellen Befunde bei Clusterkopfschmerzen. Hinweise auf eine Beteiligung des Hypothalamus
- (de) Hypothalamische Aktivierung bei Clusterkopfschmerzattacken
- (in) PET- und MRA-Befunde bei Clusterkopfschmerz und MRA bei experimentellem Brot
- (in) Cluster-Kopfschmerz: ein Überblick über die Ergebnisse der Neurobildgebung
- (in) " Hypothalamische Veränderungen bei Patienten mit Clusterkopfschmerz: A Diffusion Tensor Imaging Study " ( Archiv • Wikiwix • Archive.is • Google • What to do? ) (Zugriff am 8. April 2013 )
- (in) Russell MB, "Epidemiologie und Genetik des Clusterkopfschmerzes" Lancet Neurol. 2004; 3: 279-83.
- (de) Rainero I, Gallone S, Valfrè W, Ferrero M, Angilella G, Rivoiro C, Rubino E, De Martino P, Savi L, Ferrone M, Pinessi L, " Ein Polymorphismus des Hypocretin-Rezeptor-2-Gens ist assoziiert mit Cluster-Kopfschmerz ” , Neurologie , vol. 63, n O 7,2004, s. 1286-8. ( PMID 15477554 )
- Thesis von D r Lancial
- " Informationen " ( Archiv • Wikiwix • Archive.is • Google • Was ist zu tun? ) (Zugriff am 8. April 2013 )
- (de) May A, Leone M, Afra J, M Linde et al. „EFNS-Leitlinien zur Behandlung von Cluster-Kopfschmerz und anderen trigeminal-autonomen Kopfschmerzerkrankungen“ Eur J Neurol . 2006; 13: 1066-77
- (in) Cohen AS, B Burns, Goadsby PJ, „High-Flow-Sauerstoff zur Behandlung von Cluster-Kopfschmerzen. Eine randomisierte Studie ” JAMA 2009; 302: 2451-7.
- JO 18 Januar 2007
- Revue verschreiben, n o 281 März 2007 Cluster - Kopfschmerz Gesicht
- (de) Ekbom K; die Sumatriptan Cluster Headache Study Group, Behandlung von akutem Clusterkopfschmerz mit Sumatriptan , N. Engl. J. Med., 1991; 325: 322-6
- (in) Van Vliet JA, Bahra A, Martin V. et al. Intranasales Sumatriptan bei Clusterkopfschmerz – randomisierte, placebokontrollierte Doppelblindstudie , Neurology, 2003; 60: 630-3
- (en) Cittadini E, May A, Straube A, Evers S, Bussone G, Goadsby PJ, Wirksamkeit von intranasalem Zolmitriptan bei akutem Clusterkopfschmerz. Eine randomisierte, placebokontrollierte, doppelblinde Crossover-Studie , Arch Neurol, 2006; 63: 1537–42
- (en-US) " Relief of Migräne Center " auf soulagementdelamigraine.ca (Zugriff am 5. April 2018 )
- (de) Leone M, D'Amico D, F Frediani et al. „Verapamil in der Prophylaxe von episodischen Clusterkopfschmerzen: eine Doppelblindstudie versus Placebo“ Neurology 2000; 54: 1382-5
- (in) "Klinische Wirksamkeit von Calcium-Eintrittsblockern bei der prophylaktischen Behandlung von Migräne und Cluster-Kopfschmerzen"
- Pradalier A, Baudesson G, Vincent D, Imberty Campinos-C, „ Die Behandlung von Cluster-Kopfschmerz [Behandlung von Cluster-Kopfschmerz] “, Rev. Med Interne , vol. 22, n o 22001, s. 151-62. ( PMID 11234673 , DOI 10.1016 / S0248-8663 (00) 00305-2 )
- (de) Doppelblind-Placebo-kontrollierte Studie mit Lithium bei episodischen Cluster-Kopfschmerzen.
- Matharu M, „Cluster-Kopfschmerz“, Klinische Evidenz (Review), 2010 PMC
-
(in) Sewell R Halpern J, H Pope, „ Antwort von Cluster-Kopfschmerz auf Psilocybin und LSD “ , Neurologie , vol. 66, n o 12,Juni 2006, s. 1920–2 ( PMID 16801660 , DOI 10.1212 / 01.wnl.0000219761.05466.43 )- eine Kurzmitteilung, auch präsentiert als:
Sewell, R. Andrew, MD; Halpern, John M., MD "Die Auswirkungen von Psilocybin und LSD auf Cluster-Kopfschmerzen: Eine Serie von 53 Fällen." Abstrakt. Präsentiert beim jährlichen Headache Research Summit der National Headache Foundation. Februar 2006 - (in) „Interventionelle Behandlung des Clusterkopfschmerzes: eine Überprüfung der Möglichkeiten“
- (in) „Diagnose und Behandlung von Clusterkopfschmerz“
- (in) „Gamma-Messer-Behandlung bei refraktärem Cluster-Kopfschmerz: eine prospektive offene Studie“
- (in) „Das operative Management des chronischen Clusterkopfschmerzes“
- (in) "Stereotaktische Stimulation der posterioren hypothalamischen grauen Substanz bei einem Patienten mit hartnäckigem Clusterkopfschmerz"
- (in) Leone M, "Tiefe Hirnstimulation bei Kopfschmerzen" Lancet Neurol . 2006; 5: 873-7
- (in) Burns B, L Watkins, Goadsby PJ, „Erfolgreiche Behandlung von medizinisch hartnäckigem Clusterkopfschmerz mit okzipitaler Nervenstimulation (ONS)“ Lancet 2007; 369: 1099-106
- (in) Schoenen J "Zentrale Modulation bei hartnäckigen chronischen Clusterkopfschmerzpatienten Behandlung mit Okzipitalnervenstimulation: eine FDG-PET-Studie" Late-breaking abstract LB0R8 IHC 2009, Philadelphia, 10.-13. September 2009
- (in) Mokrusch T., " Influence of Stimulus Variation in TENS-Treatment of Patients with Vascular Headache " , International Functional Electrical Stimulation Society ,2002( online lesen )
- (en) Leroux E, D Valade, TAIFAS I et al. „Subokzipitale Steroidinjektionen zur Übergangsbehandlung von Patienten mit mehr als zwei Clusterkopfschmerzattacken pro Tag: eine randomisierte, doppelblinde, placebokontrollierte Studie“ Lancet Neurol . 2011; 10: 891-7.
- (in) Isler H. „Eine Arbeit mit versteckten Dimensionen bei Kopfschmerzen: Angewandte Geschichte der Medizin“ Kopfschmerz 1986, 26 (1): 27-9.
- (de) Köhler PJ. "Prävalenz von Kopfschmerzen bei Tulp's Observationes Medica (1641) mit einer Beschreibung von Cluster-Kopfschmerz" Cephalalgia 1993; 13 (5): 318-20.
- (in) Isler HR. „Thomas Willis', on Two Chapters of Headache 1672: Ein erster Versuch, die „New Science“ auf dieses Thema anzuwenden “ Headache 1986, 26 (2): 95-98. (Zusammenfassung)
- (in) Isler HR. „Episodischer Clusterkopfschmerz aus einem Lehrbuch von 1745: van Swietens klassische Beschreibung“ Cephalalgia 1993; 13 (3): 172-4.
- (in) Harris W. Neuritis und Neuralgie . Oxford: Oxford Univ.Press; 1926
- (in) Bickerstaff ER, „ Die periodische Migräneneuralgie von Wilfred Harris “ , Lancet , Vol. 2, No. 1, n o 7082,Mai 1959, s. 1069–71 ( PMID 13655672 )
- (in) Boes CJ, DJ Capobianco, Matharu MS, Goadsby PJ, „ Wilfred Harris' frühe Beschreibung von Clusterkopfschmerz “ , Cephalalgia , vol. 22, n o 4,Mai 2002, s. 320–6 ( PMID 12100097 )