Wolff-Parkinson-White-Syndrom
Wolff-Parkinson-White-Syndrom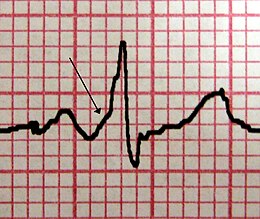 Charakteristische Delta-Welle, aufgenommen bei einem Patienten mit Wolff-Parkinson-White-Syndrom . Beachten Sie den kurzen PR-Bereich .
Charakteristische Delta-Welle, aufgenommen bei einem Patienten mit Wolff-Parkinson-White-Syndrom . Beachten Sie den kurzen PR-Bereich .
| Spezialität | Kardiologie |
|---|
| ICD - 10 | I45.6 |
|---|---|
| CIM - 9 | 426.7 |
| OMIM | 194200 |
| DiseasesDB | 14186 |
| MedlinePlus | 000151 |
| eMedicine | 159222 |
| eMedicine | emerg / 644 med / 2417 |
| Gittergewebe | D014927 |
| Gittergewebe | C14.280.067.780.977 |
| Arzneimittel | Adenosin und Lidocain |
| UK Patient | Wolff-Parkinson-White-Syndrom |
Das Wolff-Parkinson-White-Syndrom (WPW) ist eine seltene Störung der Herzfrequenz infolge eines ventrikulären elektrischen Vorerregungssyndroms . Dies ist auf das abnormale Vorhandensein eines Leitungspfads zurückzuführen, der als Kent-Bündel bezeichnet wird.
Dieses Syndrom ist für die im Elektrokardiogramm diagnostizierte paroxysmale supraventrikuläre Tachykardie verantwortlich . Einige Formen können durch plötzlichen Tod kompliziert werden
Historisch
Stanley Kent beschrieb bereits 1893 die Verbindungswege zwischen den Ventrikeln und den Vorhöfen an ihrer Seitenwand, glaubt jedoch, dass dies eine physiologische Situation ist. Diese Routen erhielten später seinen Namen. Das Syndrom wurde 1930 von den Ärzten Wolff , Parkinson und White beschrieben, jedoch wurden bereits 1915 Einzelfälle veröffentlicht. Erst 1943 wurde die Verbindung zwischen dem Syndrom und dem akzessorischen Signalweg hergestellt. Die Komplikation, der plötzliche Tod durch Kammerflimmern , wurde bereits 1971 vermutet.
Die ersten elektrophysiologischen Studien am Menschen zu diesem Syndrom stammen aus den späten 1960er Jahren und belegen den Beginn und das Ende paroxysmaler Tachykardien sowie den Wiedereintrittskreislauf.
Die Behandlung bestand zunächst aus einem chirurgischen Abschnitt des akzessorischen Weges, dessen erster Erfolg 1968 beschrieben wurde. In den 1980er Jahren gab es mehrere Versuche, das Kent-Bündel auf endokavitärem Weg zu schneiden, zuerst durch elektrischen Schlag auf hohe Energie, dann per Funk am Ende der gleichen Jahre.
Physiologie
Bei gesunden Personen wird die elektrische Aktivität des Herzens am Sinusknoten (an der Verbindungsstelle zwischen der oberen Hohlvene und dem rechten Atrium ) ausgelöst . Die Depolarisationswelle breitet sich dann zum atrioventrikulären Knoten (im unteren Teil des rechten Atriums) und dann über das His-Bündel zu den Herzventrikeln aus .
Der atrioventrikuläre Knoten wirkt als " Barriere " und begrenzt die elektrische Aktivität, die die Herzventrikel erreicht . Diese Funktion ist wichtig, da der atrioventrikuläre Knoten die elektrische Aktivität, die zu den Ventrikeln geleitet wird, begrenzt, wenn das auf der Höhe der Vorhöfe erzeugte elektrische Signal zunimmt (wie dies bei Vorhofflimmern oder -flattern der Fall ist ) .
Wenn beispielsweise die Vorhöfe mit 300 Schlägen pro Minute elektrisch aktiviert werden, wird ungefähr die Hälfte der elektrischen Impulse durch den atrioventrikulären Knoten blockiert. Somit werden die Ventrikel mit etwa 150 Schlägen pro Minute aktiviert (was eine Herzfrequenz von 150 pro Minute ergibt).
Eine weitere wichtige Funktion des atrioventrikulären Knotens besteht darin, elektrische Impulse verlangsamen zu können. Dies spiegelt sich im Elektrokardiogramm als PR-Raum wider , der der Zeit zwischen der Aktivierung der Vorhöfe (P-Welle) und der Aktivierung der Herzventrikel ( QRS- Komplex ) entspricht.
Pathophysiologie
Personen mit Wolff-Parkinson-White-Syndrom haben einen zusätzlichen atrioventrikulären Leitungsweg, der als " Kent-Bündel " bezeichnet wird. Dieser akzessorische Weg entspricht einer abnormalen elektrischen Kommunikation zwischen den Vorhöfen und den Herzventrikeln .
Dieser akzessorische Weg „umgeht“ unter bestimmten Umständen den atrioventrikulären Knoten, was zu einer vorzeitigen Depolarisation des Ventrikels führt, die im EKG als „Delta-Wellen“ sichtbar ist. Dieser Weg teilt nicht die Eigenschaften des atrioventrikulären Knotens. Sie können somit nur in eine Richtung durchlässig sein. Bestimmte Wege sind außerdem auf der Ebene der elektrischen Leitung sehr durchlässig und spielen nicht die Rolle des Filters des atrioventrikulären Knotens. Im Falle einer schnellen Vorhof-Tachykardie, beispielsweise während des Vorhofflimmerns , kann der Ventrikel mit einer sehr hohen Rate stimuliert werden, wobei das Risiko eines Übergangs zum Kammerflimmern besteht , das für den plötzlichen Tod verantwortlich sein kann . Diese Situation wird durch die Verabreichung von Digitalis oder Kalziumkanalblockern erleichtert .
Die Position des akzessorischen Pfades befindet sich in 60% der Fälle auf der Seite des Mitralrings (linker Pfad), in 15% auf Höhe des Trikuspidalrings an seiner Seitenwand und in 25% auf Höhe des Septums . Die Bestimmung dieser Lokalisation kann durch Analyse der Delta-Welle oder während einer elektrophysiologischen Untersuchung erfolgen . Diese Routen können mehrere sein.
Andere Arten von Zubehörgurten können existieren:
- direkte Verbindung zwischen dem Atrium und dem His-Bündel ( kurzes PR- Intervall , keine Delta-Wellen): Lown-Ganong-Levine-Syndrom ;
- Bündel, das das Bündel von His (oder einem seiner Zweige) direkt mit dem Myokard verbindet .
Ursachen
Die Ursache für das Vorhandensein des akzessorischen Signalwegs ist in etwa 95% der Fälle unbekannt. Es tritt häufig bei Ebsteins Missbildung auf , die eine Fehlstellung des Trikuspidalrings umfasst und bei Menschen mit Wolff-Parkinson-White systematisch gesucht werden sollte.
Es werden Familienformen beschrieben und zwei Gene identifiziert, deren Mutationen das Syndrom verursachen: PRKGD und BMP2 .
Das Wolff-Parkinson-White-Syndrom wird manchmal mit der Leber-Optikusneuropathie in Verbindung gebracht , einer genetischen Störung, die mit einer Schädigung der mitochondrialen DNA verbunden ist .
Epidemiologie
Die Inzidenz ist schwer zu spezifizieren, da eine Reihe von Wolff-Parkinson-White-Syndromen nicht diagnostiziert werden und die elektrokardiographischen Zeichen vorübergehend sein können. Bei systematischen Überprüfungen wurde letzteres bei 2,5 / 1000 Probanden gefunden.
Männer sind häufiger betroffen als Frauen. Dieses Syndrom kann alle Altersgruppen betreffen, tritt jedoch häufiger bei Kindern und jungen Erwachsenen auf.
Ein plötzlicher Tod bei Menschen mit WPW-Syndrom ist selten (weniger als 0,6% Inzidenz) und wird normalerweise durch die Ausbreitung einer atrialen Tachykardie auf die Ventrikel durch das Kent-Bündel verursacht.
Diagnose
Klinisch
Etwa die Hälfte der Probanden bleibt während ihres gesamten Lebens asymptomatisch.
Andernfalls kann es sich durch paroxysmale Anfälle von Tachykardie vom Typ Bouveret manifestieren . Es kann auch führen Synkope oder plötzlichen Tod von Vorhofflimmern durch komplizierte Kammerflimmern .
Elektrokardiogramm
Wenn der Rhythmus Sinus ist (normale Herzfrequenz), finden wir einen charakteristischen Aspekt dieses Syndroms : die Delta-Wellen : Die Steigung am Anfang des ansteigenden Zweigs der R-Welle ist nicht so steil wie normal. Nach einigen Hundertstelsekunden kehrt die Steigung zur Normalität zurück. Diese Delta-Welle , die vor und während der Anfangsphase der R-Welle überlagert wird, führt zu einer Verkürzung des PR- Intervalls und einer Verlängerung der Dauer des QRS- Komplexes (Erweiterung von QRS-Komplexen) sowie zu Repolarisationsstörungen.
Dieses charakteristische Erscheinungsbild beruht auf der Tatsache, dass bei Patienten mit Wolff-Parkinson-White-Syndrom die auf der Ebene des Sinusknotens ausgelöste elektrische Aktivität nicht nur über den atrioventrikulären Knoten, sondern gemeinsam über den akzessorischen Weg übertragen wird. Dieser zweite Pfad hat nicht die Eigenschaften des atrioventrikulären Knotens (siehe Physiopathologie ), der elektrische Impuls aktiviert die Ventrikel zuerst über den akzessorischen Pfad und unmittelbar danach über den normalen Pfad: Dies erklärt den kurzen PR-Raum und das Wellendelta.
Bei Vorhofflimmern kann das Syndrom aufgrund der besonders schnellen ventrikulären Frequenz vermutet werden, die bei vergrößerten und variablen QRS-Komplexen 200 pro Minute überschreiten kann.
Das Elektrokardiogramm kann manchmal normal sein, wobei die Delta-Welle nur vorübergehend ist, entweder aufgrund einer langen Refraktärperiode des Nebenwegs oder durch versteckte Leitung.
Andere Untersuchungen
Mit einem Belastungstest können Sie feststellen, ob das Auftreten der Delta-Welle mit dem während des Trainings induzierten Anstieg der Herzfrequenz anhält oder nicht.
Eine elektrophysiologische Untersuchung kann entweder auf endokavitärem Weg durch Einführen von Sonden in das Herz unter radiologischer Kontrolle oder auf transösophagealem Weg durch Einführen einer Sonde in die Speiseröhre erfolgen, um das linke Atrium durch seine Wand zu stimulieren. Das Hauptziel besteht darin, die Refraktärzeit des akzessorischen Pfades zu bestimmen, die, wenn sie niedrig ist, das Risiko schwerwiegender Langzeitkomplikationen birgt. Diese Refraktärperiode wird durch Stimulation des Atriums mit zunehmender Frequenz berechnet, bis das Auftreten der Delta-Welle auf der Elektrokardiogrammoberfläche verschwindet, und durch Berechnung der maximalen Herzfrequenz bei Vorhofflimmern, wobei letztere durch einen schnellen Stimulationsstoß verursacht wird.
Unterstützt
Das Management von Wolff-Parkinson-White-Syndromen war Gegenstand veröffentlichter Empfehlungen . Die amerikanischen stammen aus dem Jahr 2015. Die europäischen stammen aus dem Jahr 2019.
Risikoabschätzung
Die Entscheidung, ob ein Proband mit Wolff-Parkinson-White-Syndrom behandelt werden soll oder nicht, wird nach Bewertung des Risikos eines plötzlichen Todes für jeden Einzelnen getroffen . Dies tritt durch eine ventrikuläre Rhythmusstörung bei einem Anfall von Vorhofflimmern auf . Die jährliche Inzidenz liegt weltweit bei etwas mehr als 1 Fall pro 1.000, es wurden jedoch Zahlen von bis zu 5 pro 1.000 angegeben. Das Risiko ist bei asymptomatischen Menschen gering und liegt in der Größenordnung eines plötzlichen Todes pro Jahr pro 1.000 Patienten.
Eine gute Befragung sollte durchgeführt werden, um nach ungeklärten Episoden von Synkope oder Herzklopfen zu suchen , die dann auf frühe Episoden von Tachykardie im Zusammenhang mit dem akzessorischen Signalweg zurückzuführen sein können. Die asymptomatische Natur des Syndroms ist nicht unbedingt ein Kriterium für die Benignität. Der plötzliche Tod kann die erste Manifestation der Krankheit sein.
Menschen mit Wolff-Parkinson-White-Syndrom, deren Delta-Wellen mit zunehmender Herzfrequenz (z. B. Anstrengung) verschwinden, haben ein geringes Risiko für einen plötzlichen Tod. Das Verschwinden der Delta-Welle zeigt, dass der Nebenpfad elektrische Impulse nicht schnell leiten kann.
Es wird davon ausgegangen, dass ein hohes Risiko für einen plötzlichen Tod besteht, wenn die Refraktärzeit des akzessorischen Signalwegs kurz ist (die Spezifität dieses Tests wäre jedoch bei einem sehr niedrigen positiven Vorhersagewert und einem stark negativen Vorhersagewert gering ) mehrere Nebenrouten, im Falle einer septalen oder geraden Lokalisierung der Nebenroute.
Personen, die eines dieser Merkmale aufweisen, sollten behandelt werden.
Behandlung
Patienten mit schlecht verträglicher Tachyarrhythmie sollten eine Defibrillation erhalten .
Die radikale Behandlung des Wolff-Parkinson-White-Syndroms ist die Zerstörung des akzessorischen Signalwegs durch Hochfrequenz; Es ist die Referenz- und Erstbehandlung bei symptomatischen Patienten seit Anfang der neunziger Jahre. Die Hochfrequenzablation wird Patienten mit symptomatischem Wolff-Parkinson-White-Syndrom trotz medikamentöser Behandlung und Patienten angeboten, die als "gefährdet" für einen plötzlichen Tod gelten. Wenn die Hochfrequenzablation des akzessorischen Pfades erfolgreich ist, wird das Subjekt manchmal als geheilt angesehen. Das optimale Alter für das Anbieten dieser Art von Behandlung ist nicht eindeutig festgelegt, aber dieses Verfahren kann bei einem kleinen Kind durchgeführt werden.
Körperliche Aktivität, auch auf hohem Niveau, wird nicht empfohlen, wenn das Risiko eines plötzlichen Todes für das Subjekt als gering eingeschätzt wird.
Anmerkungen und Referenzen
- (in) AFS Kent "Untersuchungen zur Struktur und Funktion des Säugetierherzens" J Physiol. 1893; 14: 233
- (in) Scheinman MM, "Geschichte des Wolff-Parkinson-White-Syndroms" Pacing Clin Electrophysiol. 2005; 28: 152 & ndash; 156
- (en) Wolff L., Parkinson J., White PD. "Bundle-Branch-Block mit kurzem PR-Intervall bei gesunden jungen Menschen, die zu paroxysmaler Tachykardie neigen" Am Heart J. 1930; 5: 685–704
- (in) FN Wilson "Eine Box im Qui-Vagus hat die Form des ventrikulären Komplexes des Elektrokardiogramms beeinflusst" Arch Intern Med. No. 1915; 16: 1008–1027
- (in) Wood FC, Wolferth CC Geckeler GD. "Histologischer Nachweis akzessorischer Muskelverbindungen zwischen Ohrmuschel und Ventrikel bei kurzem PR-Intervall und verlängertem QRS-Komplex" Am Heart J. 1943; 25: 454–462
- (in) Dreifus LS Haiat R., Watanabe Y., J. Arriaga, Reitman N. "Kammerflimmern: ein praktikabler Mechanismus des plötzlichen Todes bei Patienten und des Wolff-Parkinson-White-Syndroms" Circulation 1971; 43: 520-527
- (en) Durrer D., L. Schoo, RM Schuilenburg et al. "Die Rolle vorzeitiger Schläge bei der Einleitung und Beendigung der supraventrikulären Tachykardie beim Wolff-Parkinson-White-Syndrom" Circulation 1967; 36: 644–662
- (in) Wellens HJ, RM Schuilenburg, Durrer D. "Elektrische Stimulation des Herzens bei Patienten mit Wolff-Parkinson-White-Syndrom, Typ A" Circulation 1971; 43: 99-114
- (in) Cobb FR, SD Blumenschein, WC Sealy et al. "Erfolgreiche chirurgische Unterbrechung des Kent-Bündels bei einem Patienten mit Wolff-Parkinson-White-Syndrom" Circulation 1968; 38: 1018–1029
- (in) Fisher JD, Brodman R., Kim SG , et al. "Versuch einer nicht-chirurgischen elektrischen Ablation von Nebenwegen über den Sinus coronarius beim Wolff-Parkinson-White-Syndrom" J Am Coll Cardiol. 1984; 4: 685–694
- (en) Borggrefe M., T. Budde, Podczeck A. et al. "Hochfrequente Wechselstromablation eines akzessorischen Signalwegs beim Menschen" J Am Coll Cardiol. 1987; 10: 576–582
- Brugada J, GD Katritsis, Arbelo et al. 2019 ESC-Richtlinien für die Behandlung von Patienten mit supraventrikulärer Tachykardie Die Task Force für die Behandlung von Patienten mit supraventrikulärer Tachykardie der Europäischen Gesellschaft für Kardiologie (ESC): Entwickelt in Zusammenarbeit mit der Vereinigung für europäische pädiatrische und angeborene Kardiologie (AEPC) , Eur Heart J, 2020; 41: 655 & ndash; 720
- (in) Gollob MH, MS Green, Tang AS et al. "Identifizierung eines Gens, das für das familiäre Wolff-Parkinson-White-Syndrom verantwortlich ist" N Engl J Med. No. 2001; 344: 1823 & ndash; 1831
- (en) Lalani SR, Thakuria JV, Cox GF et al. "20p12.3 Mikrodeletion prädisponiert für das Wolff-Parkinson-White-Syndrom mit variablen neurokognitiven Defiziten" J Med Genet. 2009; 46: 168–175
- (in) Nikoskelainen EK Savontaus ML Huoponen K, K Antila, J. Hartiala "Präerregungssyndrom bei Leber-erblicher Optikusneuropathie" Lancet 1994; 344: 857-8
- (in) Mashima Y. Kigasawa K., Hasegawa H., M. Tani, Y. Oguchi "Hohe Inzidenz des Präerregungssyndroms in japanischen Familien mit erblicher Optikusneuropathie von Leber" Clinical Genetics 1996; 50: 535-7.
- Krahn AD, Manfreda J., Tate RB, Mathewson FL, Cuddy T., Die Naturgeschichte der elektrokardiographischen Vorerregung bei Männern: die Manitoba-Follow-up-Studie , Ann Intern Med, 1992; 116: 456–460
- Lu CW, Wu MH, Chen HC, Kao FY, Huang SK, Epidemiologisches Profil des Wolff-Parkinson-White-Syndroms in einer Allgemeinbevölkerung unter 50 Jahren in einer Ära der Hochfrequenzkatheterablation , Int J Cardiol, 2014; 174 : 530-4
- TM Munger, DL Packer, SC Hammill, BJ Feldman, KR Bailey KR, DJ Ballard, DR Jr. Holmes und BJ Gersh: „ Eine Bevölkerungsstudie zur Naturgeschichte des Wolff-Parkinson-White-Syndroms in Olmsted County, Minnesota, 1953– 1989 ”, Circulation , vol. 87, n O 3,1993, p. 866–73 ( PMID 8443907 , DOI 10.1161 / 01.CIR.87.3.866 )
- Fitzsimmons PJ, PD McWhirter, DW Peterson, WB Kruyer, " Die Naturgeschichte des Wolff-Parkinson-White-Syndroms bei 228 Militärfliegern: eine langfristige Nachuntersuchung von 22 Jahren ", American Heart Journal , vol. 142, n O 3,2001, p. 530–6 ( PMID 11526369 , DOI 10.1067 / mhj.2001.117779 , online lesen )
- (in) Goudevenos JA Katsouras CS Graekas G et al. „Ventrikuläre Vorerregung in der Allgemeinbevölkerung: eine Studie zur Darstellungsweise und zum klinischen Verlauf“ Heart 2000; 83: 29–34
- Brembilla-Perrot B. Ghawi R. Dechaux JP "Elektrophysiologische Eigenschaften asymptomatischer Wolff-Parkinson-White-Syndrome" Arch Mal Cœur Vaiss. 1991; 84: 1549 & ndash; 54.
- Seite RL, Joglar JA, Caldwell MA et al. ACC / AHA / HRS-Richtlinie 2015 für die Behandlung erwachsener Patienten mit supraventrikulärer Tachykardie: Ein Bericht der Task Force des American College of Cardiology / American Heart Association zu Richtlinien für die klinische Praxis und der Heart Rhythm Society , Circulation, 2016; 133: e506-e574
- (in) Munger TM Packer DL, Hammill SC et al. "Eine Bevölkerungsstudie zur Naturgeschichte des Wolff-Parkinson-White-Syndroms in Olmsted County, Minnesota, 1953-1989" Circulation 1993; 87: 866–73
- (en) Pappone C., Santinelli V., Rosanio S. et al. „Nützlichkeit invasiver elektrophysiologischer Tests zur Schichtung des Risikos von arrhythmischen Ereignissen bei asymptomatischen Patienten mit Wolff-Parkinson-White-Muster: Ergebnisse einer großen prospektiven Langzeit-Follow-up-Studie“ J Am Coll Cardiol. 2003; 41: 239–44
- (en) Obeyesekere MN, Leong-Sit P. Massel D. et al. "Risiko für Arrhythmie und plötzlichen Tod bei Patienten mit asymptomatischer Vorerregung: eine Meta-Analyse" Circulation 2012; 125: 2308-2315
- (en) Timmermans C, Smeets JL, Rodriguez LM et al. "Abgebrochener plötzlicher Tod beim Wolff-Parkinson-White-Syndrom" Am J Cardiol. 1995; 76: 492–4
- (in) Wellens HJ, Pappone C, Santinelli V, "Wann ist eine Katheterablation bei asymptomatischen Patienten mit einem Wolff-Parkinson-White-Elektrokardiogramm durchzuführen? " Circulation 2005; 112: 2201-2216
- (in) Bromberg BI, Lindsay BD, Cain ME, Cox JL, "Der Einfluss der Anamnese und der elektrophysiologischen Charakterisierung von akzessorischen Signalwegen ist eine Managementstrategie zur Reduzierung des plötzlichen Todes bei Kindern mit Wolff-Parkinson-White-Syndrom" J Am Coll Cardiol. 1996; 27: 690–695
- (in) Gaita F., Giustetto C. Riccardi R. Mangiardi L., A. Brusca "Pharmakologischer Stress und Testmethoden müssen Patienten mit Wolff-Parkinson-White-Syndrom identifizieren, bei denen das Risiko eines plötzlichen Todes besteht" Am J Cardiol. 1989; 64: 487–90.
- (en) Pappone C, Vicedomini G., Manguso F. et al. „Risiko für maligne Arrhythmien bei anfänglich symptomatischen Patienten mit Wolff-Parkinson-White-Syndrom: Ergebnisse einer prospektiven elektrophysiologischen Langzeit-Follow-up-Studie“ Circulation 2012; 125: 661–668
- (in) Timmermans C. Smeets JL, Rodriguez LM Vrouchos G., Van den Dool A., Wellens HJ, "Abgebrochener plötzlicher Tod beim Wolff-Parkinson-White-Syndrom" Am J Cardiol 1995; 76: 492-494
- (in) Harahsheh A., Du W., H. Singh, PP Karpawich, "Risikofaktoren für atrioventrikuläre Tachykardie, die bei jungen Menschen mit Wolff-Parkinson-White degeneriert" Pacing Clin Electrophysiol. 2008; 31: 1307–1312
- Joseph E. Marine "Endokavitätskatheterablation bei der Behandlung von supraventrikulären Arrhythmien" JAMA-French 2007; 298 (23): 2768-80.
- (in) Triedman J., Perry J., Van Hare G. "Risikostratifizierung für die prophylaktische Ablation beim asymptomatischen Wolff-Parkinson-White-Syndrom" N Engl J Med. No. 2005; 352: 92 & ndash; 93
- (en) Pappone C., Santinelli V., Manguso F. et al. "Eine randomisierte Studie zur prophylaktischen Katheterablation bei asymptomatischen Patienten mit dem Wolff-Parkinson-White-Syndrom" N Engl J Med. No. 2003; 349: 1803 & ndash; 11.
- (en) Antz M., Weiss C., M. Volkmer et al. "Risiko eines plötzlichen Todes nach erfolgreicher Ablation des akzessorischen atrioventrikulären Signalwegs bei wiederbelebten Patienten mit Wolff-Parkinson-White-Syndrom" J Cardiovasc Electrophysiol. 2002; 13: 231–6.
- (en) DP Zipes, MJ Ackerman, NA Estes et al. "Task Force 7: Arrhythmien" J Am Coll Cardiol. 2005; 45: 1354–63