Umsetzung der großen Gefäße
Umsetzung der großen Gefäße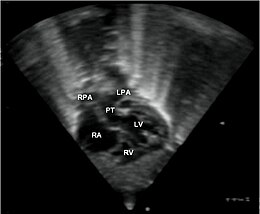
| Spezialität | Medizinische Genetik |
|---|
| ICD - 10 | Q25.9 |
|---|---|
| CIM - 9 | 747.9 |
| OMIM | 608808 |
| DiseasesDB | 13259 |
| MedlinePlus | 001568 |
| eMedicine | 900574 |
| Gittergewebe | D014188 |
| UK Patient | Transposition der großen Arterien |
Die Transposition der großen Gefäße (TGV) oder die ventrikulo-arterielle Diskordanz in der aktuellen Nomenklatur ist der angeborene zyanogene Herzfehler (verantwortlich für Zyanose ), der bei Neugeborenen am häufigsten auftritt. Es ist gekennzeichnet durch eine Fehlstellung der Gefäße an der Basis des Herzens, so dass im Gegensatz zum normalen Herzen die Aorta vom rechten Ventrikel und die Lungenarterie vom linken Ventrikel stammt.
Die Erstbeschreibung dieser Fehlbildung wird Matthew Baillie (1761-1823) aus der anatomischen Untersuchung des Herzens eines zwei Monate alten Säuglings (1793) zugeschrieben.
Spontan ist diese Herzkrankheit in den wenigen Tagen nach der Geburt schnell tödlich, aber die verschiedenen Behandlungen, die seit 1965 dagegen waren, haben die Prognose radikal verändert, so dass heute in den allermeisten Fällen auf eine "vollständige Heilung" gehofft werden kann.
Es ist eine der Herzfehlbildungen, die am meisten von der pränatalen Diagnose durch fetalen Ultraschall profitiert hat , was es ermöglicht, die bestmögliche Versorgung von Geburt an für diesen echten Neugeborenen-Notfall zu organisieren.
Frequenz
TGV macht 5 bis 7% der angeborenen Herzerkrankungen aus. Es ist die häufigste zyanogene Herzkrankheit bei Neugeborenen vor der Fallot-Tetralogie . Die Inzidenz wird auf 20 bis 30 pro 100.000 Geburten geschätzt, dh 150 bis 220 Neuerkrankungen in Frankreich pro Jahr (von 783.500 Geburten, die 2007 vom INSEE gelistet wurden). Es betrifft Jungen 2-3 mal häufiger als Mädchen.
Anatomie
Im normalen Herzen beginnt die Aorta am linken Ventrikel und verteilt sauerstoffreiches Blut an den gesamten Körper, während die Lungenarterie (oder der Lungenstamm) am rechten Ventrikel beginnt und das entsättigte venöse Blut in die Lunge zurückführt, d. H. sagen, in Sauerstoff verbraucht.
Die Transposition der großen Gefäße ist eine "Gefäßfehlstellung", bei der die Aorta vom rechten Ventrikel ausgeht, während der Lungenstamm vom linken Ventrikel ausgeht.
Wenn diese Gefäßfehlstellung isoliert ist, sprechen wir von einer einfachen Transposition der großen Gefäße (das einfache Adjektiv bezieht sich auf die Anatomie, aber nicht auf die Folgen der Fehlbildung) oder von "isoliertem D-TGV" in Bezug auf die kausale embryologische Anomalie. Dies ist der häufigste Fall (≥ 60%).
D-TGV kann mit anderen Herzfehlern assoziiert sein, insbesondere mit ventrikulärer Kommunikation , subpulmonaler Stenose oder Koarktation der Aorta . Einige dieser Anomalien können zumindest vorübergehend zu einer besseren Verträglichkeit bei der Geburt beitragen, aber alle neigen dazu, die chirurgische Behandlung von HSR mehr oder weniger kompliziert zu machen.
Schließlich ist die sehr seltene Möglichkeit einer doppelten Diskordanz zu erwähnen, die eine korrigierte Transposition der großen Gefäße ergibt . Bei dieser Fehlbildung gibt es sowohl eine ventrikulo-arterielle Fehlpaarung wie bei einfachem TGV als auch eine atrioventrikuläre Fehlpaarung, wie das rechte Atrium in den linken Ventrikel und das linke Atrium in den rechten Ventrikel abfließt. Es ist eine anatomisch komplexere Fehlbildung als die des einfachen TGV, die jedoch in der Praxis dazu neigt, die im einfachen TGV vorhandenen Zirkulationsanomalien selbst zu korrigieren. Tatsächlich verbindet sich im Falle einer doppelten Diskrepanz das entsättigte venöse Blut, das im rechten Vorhof ankommt, wie gewohnt mit dem Lungenstamm und der Lunge (über den linken Ventrikel), und das sauerstoffreiche Blut, das aus den Lungen im linken Vorhof kommt, verbindet sich wie gewohnt die Aorta (über den rechten Ventrikel). Die Konsequenzen, Komplikationen und möglichen Behandlungen der korrigierten Transposition der großen Gefäße unterscheiden sich radikal von denen der einfachen HSR und werden in diesem Artikel nicht vorgestellt.
Embryologie
Die heute am häufigsten akzeptierte Theorie ist die einer von Van Praagh vorgeschlagenen "abnormalen Entwicklung des Konus" .
Der Konus ist die embryologische Struktur, die die Verbindung zwischen den Ventrikeln und den großen Gefäßen herstellt, die von ihnen abweichen.
- Normalerweise zeigt der Konus eine andere Entwicklung in seinem subpulmonalen Teil, der wächst, und seinem subaortalen Teil, der seinerseits dazu neigt, sich zurückzuziehen. Diese Resorption des subaortalen Konus zieht den Aortenring nach unten, hinten und links und platziert ihn über dem linken Ventrikel in Kontinuität mit dem Mitralklappenring. Die Persistenz des subpulmonalen Konus verschiebt den Pulmonalklappenring nach rechts und nach vorne über den rechten Ventrikel. Die Torsion des primären arteriellen Rumpfes (Truncus) infolge dieses asymmetrischen Wachstums ist für das Aufwickeln der Basisgefäße und deren Kreuzung im Raum verantwortlich.
- Im TGV wird der subpulmonale Konus resorbiert und der subaortale Konus erhalten. Der Aortenring befindet sich daher oberhalb und anterior auf einem gut entwickelten Konus oberhalb des rechten Ventrikels, während der Lungenring oberhalb des linken Ventrikels in Kontinuität mit dem Mitralring verbleibt. Die Gefäße verlieren ihre Wicklung und bleiben in ihrem ursprünglichen Teil parallel.
Dieser Verlust der "physiologischen Kreuzung" der großen Gefäße ist das Haupt-Ultraschallzeichen der Anomalie.
Pathophysiologie
- Vor der Geburt hat diese Fehlbildung aufgrund der Besonderheiten des fetalen Kreislaufs praktisch keine Konsequenzen. Die Schwangerschaft kann normal mit einer vollständigen Entbindung verlaufen. Das fetale Wachstum ist normalerweise normal und es ist daher klassisch zu sagen, dass Babys mit einfacher HSR "schöne Jungen mit einem Gewicht von mehr als 3 kg, die zum Zeitpunkt der Geburt geboren wurden" sind, zumal der Zusammenhang mit extrakardialen Anomalien selten ist (weniger als 10% der Fälle) ).
- Bei der Geburt wird ein anderer Blutkreislaufmodus eingerichtet, bei dem zwei Kreisläufe (rechtes Herz und linkes Herz) nicht mehr parallel, sondern in Reihe arbeiten. Die beiden Kreisläufe sind dann nicht mehr austauschbar, sondern streng voneinander getrennt, und das Blut muss ihnen nacheinander folgen, einer nach dem anderen. Im Fall von TGV gelangt das sauerstoffentsättigte Blut, das am rechten Vorhof ankommt, direkt von dort, wo es über die Aorta zum gesamten Körper gelangt. Das sauerstoffreiche Blut, das am linken Vorhof ankommt, tut dasselbe, indem es durch den Lungenstamm direkt in die Lunge zurückkehrt. Die beiden Kreisläufe sind getrennt und unabhängig: Entsättigtes Blut gelangt nicht in die Lunge und sauerstoffreiches Blut gelangt nicht mehr in den Körper.
Das unmittelbare Überleben wird durch das Fortbestehen von Kommunikationen (Shunts) bedingt, die zwischen den beiden Kreisläufen vor der Geburt bestanden: dem Foramen ovale (zwischen den Vorhöfen) und dem Ductus arteriosus (zwischen Aorta und Lungenarterie). Sie allein ermöglichen eine Mischung aus entsättigtem und sauerstoffhaltigem Blut. Diese fetalen Shunts sollen jedoch bei der Geburt in einem unvorhersehbaren Zeitraum von wenigen Minuten bis 48 bis 72 Stunden geschlossen werden. TGV ist daher eine "duktoabhängige" und vor allem "atriodependente" Herzkrankheit (die Versorgung mit Sauerstoff im rechten Herzen und in der Aorta ist im Wesentlichen mit dem Vorhandensein einer Kommunikation zwischen den Vorhöfen verbunden) und ihre Behandlung ist ein echtes Neugeborenes Notfall.
Formen, die mit der interventrikulären Kommunikation (VIC) verbunden sind, werden bei der Geburt häufig besser vertragen, da sich diese VIC, insbesondere wenn sie groß ist, nicht so schnell schließt und eine bessere Blutmischung ermöglicht, jedoch auf Kosten einer Herzinsuffizienz . Historisch gesehen waren die einzigen Formen, die einige Monate oder Jahre spontan überleben konnten, TGV, das mit einem großen VIC und einer moderaten subpulmonalen Stenose (Verengung) assoziiert war, wobei letztere das Ausmaß der Herzinsuffizienz einschränkte.
Diagnose
Vorgeburtlich
Die Diagnose TGV wird immer häufiger vor der Geburt gestellt, meist während der „morphologischen“ Ultraschalluntersuchung nach 22 Wochen Amenorrhoe (SA). Es ist manchmal früher möglich, von 12 bis 14 WA, wenn die Prüfungsbedingungen besonders günstig sind (... und der erfahrene Prüfer).
Ultraschallaspekte vor der GeburtDa die streng intrakardialen Strukturen normalerweise normal sind, kann die Diagnose nicht anhand der als "4 Kavitäten" bekannten Inzidenz gestellt werden. Es erfordert notwendigerweise (und logischerweise) eine Erkundung der großen Gefäße, die durch andere Schnittebenen weiter oben im Thorax verlaufen.
- Das übliche Rufzeichen ist der Verlust der Überquerung der großen Schiffe. Normalerweise kreuzen sich Aorta und Lungenstamm kurz nach dem Verlassen des Herzens. Es ist daher unmöglich, die beiden Schiffe in derselben Schnittebene abzuwickeln. Wenn die Aorta in Längsrichtung betrachtet wird, erscheint der Lungenstamm nur im Querschnitt ("lange Aorta, runder Lungenstamm") und umgekehrt. Beim einfachen D-TGV, dem häufigsten, haben die Gefäße einen parallelen Verlauf und können daher gleichzeitig in Längsrichtung betrachtet werden.
- Die Bestätigung erfolgt durch Analyse der großen Gefäße und ihrer Verbindungen zu den Ventrikeln. Die Aorta zeichnet sich dadurch aus, dass sie einen Gauner beschreibt, die Gefäße des kephalen Schicksals entstehen lässt und das Gefäß ist, das im Thorax am höchsten aufsteigt. Der Lungenstamm zeichnet sich durch seine frühe Aufteilung in zwei Äste aus, die rechte und die linke Lungenarterie. Bei einem ansonsten normalen Herzen befindet sich der rechte Ventrikel vor und rechts vom linken Ventrikel, sodass der Lungenstamm das vorderste Gefäß ist. TGV ist durch die vordere Position des Gefäßes gekennzeichnet, die den Bogen beschreibt und die kephalen Gefäße hervorbringt: die Aorta.
Die Diagnose eines einfachen TGV sollte den Verlauf der Schwangerschaft nicht verändern, kann jedoch auf eine genauere Ultraschallüberwachung und vor allem auf einen Anreiz hinweisen, sich auf eine (programmierte) Entbindung in der Nähe eines pädiatrischen Kardiologiezentrums vorzubereiten, das in der Lage ist, Neugeborene zu versorgen (siehe unten).
- Fortsetzung der Schwangerschaft: Wenn keine assoziierte kardiale oder extrakardiale Anomalie vorliegt, wird das Risiko einer identifizierbaren genetischen Anomalie als sehr gering, wenn nicht sogar als Null angesehen. Es gibt daher keine formale Indikation für die Entnahme einer Fruchtwasserprobe ( Amniozentese ). Das Wachstum und die Entwicklung des Fötus wird normalerweise nicht gestört. Nach Erläuterungen und unter Berücksichtigung der in der Regel ausgezeichneten postoperativen Prognose ist es außergewöhnlich, dass die Eltern einen Antrag auf medizinischen Schwangerschaftsabbruch formulieren, der auch vom beteiligten pränatalen Diagnosezentrum stark diskutiert wird.
- Ultraschallüberwachung: Dies hat mehrere Ziele:
- psychologische Unterstützung und Antwort auf Fragen der Eltern,
- Bestätigung eines normalen Wachstum und keine Abnormalität assoziiert (einige erst spät erkannt werden können, in 3 e Quartal)
- detaillierte Untersuchung bestimmter anatomischer (insbesondere Durchmesser der großen Gefäße) oder funktioneller (Vorhandensein eines restriktiven Foramen ovale) Daten, die die Toleranz des Neugeborenen oder die Qualität des chirurgischen Ergebnisses beeinflussen könnten.
- Geburt: Dies kann normal und vaginal erfolgen, die Verwendung eines Kaiserschnitts ist nicht obligatorisch. Die Geburt ist jedoch in einem Zentrum geplant, in dem geburtshilfliche Fähigkeiten, interventionelle pädiatrische Kardiologie, Herzchirurgie und Wiederbelebung von Neugeborenen zusammengeführt werden, um eine optimale Versorgung des Neugeborenen zu ermöglichen.
Postnatal
KlinischDie Transposition der großen Gefäße muss zuerst bei einem Neugeborenen in Betracht gezogen werden, das eine Zyanose (bläuliche Färbung der Haut) aufweist, und dies insbesondere seit:
- Zyanose ist isoliert, ohne Atemnot, ohne echtes Herzgeräusch, ohne Herzinsuffizienz (zumindest in den ersten Lebensstunden);
- Diese Zyanose wird durch die Verabreichung von Sauerstoff an das Neugeborene nicht (oder nur geringfügig) verändert (Zyanose, die auf eine Sauerstofftherapie nicht anspricht ).
Nach einigen Stunden des Fortschritts können Anzeichen einer Herzinsuffizienz auftreten ( Polypnoe , Tachykardie , Fleckenbildung, Schwitzen, Ablehnung der Flasche usw.).
Zusätzliche TestsDie Untersuchungen, die die Diagnose von TGV ermöglichen, sind hauptsächlich:
- Die frontale Röntgenaufnahme der Brust, die eine evokative Herzsilhouette und insbesondere eine normale oder erhöhte Lungenvaskularisation zeigen kann, ist bei einer zyanogenen Herzerkrankung völlig unerwartet.
- Die Echokardiographie wird zunehmend in erster Linie untersucht. Diese Untersuchung ermöglicht es, die Diagnose durch Aufzeigen der anatomischen Anomalien zu bestätigen, die mehr oder weniger funktionelle Natur fetaler Herzshunts zu beurteilen, nach anderen damit verbundenen Anomalien zu suchen und bis zu einem gewissen Grad die Auswirkungen der Fehlbildung zu beurteilen.
- der linke parasternale Längsachsenschnitt: Er zeigt, dass das Gefäß vom linken Ventrikel (am hintersten) abnormal nach hinten geht und früh gegabelt wird. Es ist daher der Lungenstamm und nicht wie gewöhnlich die Aorta;
- die subkostalen Abschnitte, die den parallelen Verlauf der großen Gefäße und ihre Umkehrung deutlich zeigen.
- Mit einigen Ausnahmen wird die Herzkatheteruntersuchung nicht mehr zu diagnostischen Zwecken durchgeführt, sondern bleibt für die Durchführung eines therapeutischen Verfahrens, der Rashkind-Atrioseptostomie, erforderlich .
Behandlung
Ohne Operation übersteigt die Mortalität nach einem Jahr 90%. Im Reparaturfall sind es nach 20 Jahren weniger als 10%.
Neugeborenenpflege
Im Idealfall, dh wenn die Diagnose vor der Geburt gestellt wurde, kann eine Geburt nur in einem Entbindungsheim mit einem pädiatrischen Kardiologiedienst empfangen werden. Die Behandlung beginnt unmittelbar nach der Geburt, im Arbeitszimmer oder in unmittelbarer Nähe. Es assoziiert am häufigsten:
- Bestätigung der Diagnose durch echokardiographische Untersuchung. Dies ermöglicht auch eine Bestandsaufnahme aller damit verbundenen Anomalien sowie der anatomischen und funktionellen Merkmale des Foramen ovale und des Ductus arteriosus;
- die Etablierung einer Infusion von Prostaglandin (PGE1), einem Medikament, das die Vasokonstriktion des Ductus arteriosus hemmt und es ermöglicht, ihn offen zu halten (möglicherweise für mehrere Tage);
- Durchführen einer "Atrioseptostomie" mit dem Rashkind-Manöver (siehe unten). Dies ist nicht immer notwendig, um den Shunt des Foramen ovale aufrechtzuerhalten, indem eine (große) interatriale "permanente" Kommunikation hergestellt wird.
- Wenn die Diagnose eines TGV erst nach der Geburt vermutet wird, werden die ersten beiden Elemente der Versorgung normalerweise vom Neugeborenen-Service in der Nähe des Geburtszentrums erbracht, und das Neugeborene wird zur Fortsetzung der Behandlung sekundär in eine spezialisierte kardiopediatrische Umgebung überführt.
- Das "Rashkind-Manöver" oder die Rashkind-Atrioseptostomie wurde erstmals 1966 von Rahskind beschrieben. Dies ist die erste nicht-chirurgische (palliative) Behandlung, die für TGV vorgeschlagen wurde. Es ist auch die erste der Interventionen, die als „interventionelle Katheterisierung“ bekannt sind . Es besteht darin, durch die Oberschenkelvene oder die Nabelvene eine Sonde einzuführen, die an ihrem Ende mit einem aufblasbaren Ballon ausgestattet ist. Diese Leitung wird in das rechte Atrium geführt und dann durch das Foramen ovale in das linke Atrium gedrückt. Der Ballon wird dann aufgeblasen und dann mit einer scharfen Geste der Katheter einige Zentimeter zurückgezogen. Der Ballon wandert somit vom linken Atrium zum rechten Atrium, reißt das interatriale Septum und schafft so eine permanente Kommunikation. Es können mehrere Durchgänge des Ballons erforderlich sein, um eine ausreichend breite Kommunikation herzustellen, wobei die Wirksamkeit des Manövers sofort durch die Messung der Sauerstoffsättigung im arteriellen (oder kapillaren) Blut beurteilt wird. Dieses Manöver, das eine Katheterisierung erfordert, wurde ursprünglich in einem speziellen Raum durchgeführt, der mit einer geeigneten radiologischen Ausrüstung ausgestattet war. Derzeit wird es unter einfacher Ultraschallüberwachung durchgeführt und kann im Arbeitsraum oder im Inkubator des Neugeborenen durchgeführt werden.
Chirurgische Behandlung
Die endgültige Behandlung von TGV ist chirurgisch. Es hat sich im Laufe der Zeit erheblich weiterentwickelt, sowohl in Bezug auf die "Korrektur" als auch auf das Alter, in dem es praktiziert wird. Derzeit ist es üblich, wenn nicht üblich, dass ein Neugeborenes nach 15 Lebenstagen „geheilt“ und ohne medizinische Behandlung nach „Detransposition der großen Gefäße“ nach Hause zurückkehrt. ""
In der Vergangenheit wurden drei Arten von Operationen vorgeschlagen, von denen die ersten beiden in ganz bestimmten Fällen immer noch relevant sein können.
- Die Intervention von Blalock-Hanlon (1950): Es ist die erste chirurgische Intervention (Palliativ), die bei der Transposition der großen Gefäße vorgeschlagen wurde. Es bestand in der Schaffung einer breiten interatrialen Kommunikation auf einem schlagenden Herzen und ohne extrakorporale Zirkulation, die darauf abzielte, die Sauerstoffversorgung des im rechten Ventrikel und in der Aorta zirkulierenden Blutes zu verbessern.
Nach 1966 blieb es im Falle eines Scheiterns oder einer Unzulänglichkeit des Rashkind-Manövers angezeigt oder wurde in bestimmten Schulen wie der von Paris mehr oder weniger systematisch praktiziert, um ein höheres Alter (12-24 Monate) vor dem endgültigen Erreichen zu erreichen. " atriale Pegelkorrektur "Intervention.
- Physiologische Korrekturen im atrialen Stadium: Das Prinzip dieser fälschlicherweise als korrigierend eingestuften Eingriffe bestand nicht darin, die großen Gefäße wieder an ihren normalen Platz zu bringen, sondern die "einfache Transposition der großen Gefäße" in eine "korrigierte Transposition der großen Gefäße" umzuwandeln " , dies durch Umkehrung des Blutflusses zu den Vorhöfen.
Durch eine Neo-Partitionierung der Vorhöfe wurde das venöse Blut aus der Hohlvene in den linken Vorhof, den linken Ventrikel und die Lungenarterie umgeleitet; sauerstoffhaltiges Blut aus der Lunge wird in den rechten Vorhof, den rechten Ventrikel und die Aorta umgeleitet. Auf diese Weise wurde eine "normale" Durchblutung wiederhergestellt, jedoch keine normale Anatomie, da die großen Gefäße mit dem "schlechten" Ventrikel verbunden blieben. Zwei Chirurgen haben ihre Namen mit dieser Art der Korrektur in Verbindung gebracht: Senning im Jahr 1959 und Senf im Jahr 1964, und diese Verfahren wurden bis in die Jahre 1975-80 durchgeführt. Trotz bestimmter Komplikationen im Zusammenhang mit den in den Vorhöfen verursachten Läsionen (Risiko von Rhythmus- oder Leitungsstörungen, Stenose der Hohlvene oder der Lungenkanäle, insbesondere bei dem von Mustard beschriebenen Verfahren, das auf der Verwendung eines inerten Pflasters beruhte und daher nicht folgen konnte das Wachstum des Kindes) und das Halten des rechten Ventrikels in einer "systemischen" Position, dh unter der Aorta (Risiko eines Langzeitversagens), sind viele Kinder, die auf diese Weise operiert werden, jetzt Erwachsene, die ein im Wesentlichen normales Leben führen. In seinen letzten Jahren wurde William Mustard oft von einer jungen Frau, Mutter einer Familie, die seine erste oder eine seiner ersten Operationen war, zu medizinischen Konferenzen begleitet. In Frankreich verdanken viele Erwachsene ihre Rettung dem Chirurgen George Lemoine, "einem bescheidenen Mann, der zu wenig bekannt ist" (Y. Lecompte), der im Alter von etwa 6 Monaten nicht in der Lage war, ein Senning-Verfahren durchzuführen.
- Anatomische Korrektur auf arterieller Ebene: Die Korrektur des TGV durch Zurücksetzen der Gefäße in ihre normale Position ist die Logik, und seit 1954 haben es mehrere Chirurgen versucht (Senf, Björk, Bailey, Kay und Cross, Baffes ...), jedoch ohne Erfolg. Diese Fehler waren auf die technischen Grenzen der Zeit zurückzuführen. Es war der Beginn der Operation am offenen Herzen bei Erwachsenen und die Vorgeschichte dieser Operation bei Neugeborenen oder Säuglingen. Sie waren auch auf die Unterschätzung bestimmter physiologischer Einschränkungen zurückzuführen: Die den Herzmuskel versorgenden Koronararterien wurden an der Lungenarterie an Ort und Stelle belassen und daher bei zu niedrigem Druck mit entsättigtem Blut perfundiert. Darüber hinaus zeigte der linke Ventrikel, der es nicht gewohnt war, gegen hohen Widerstand zu drücken, ein irreversibles Versagen, sobald er mit der Aorta verbunden war. Diese anfänglichen Misserfolge erklären das Interesse an Vorhofkorrekturmaßnahmen in den folgenden 20 Jahren. Sie waren sicherlich weniger logisch, aber effektiv.

20 Jahre später, Mitte der 1970er Jahre, wurden die Versuche wieder aufgenommen, nachdem der brasilianische Chirurg Adib Jatene eine erfolgreiche Detransposition an zwei Kindern im Alter von 3 Monaten und 40 Tagen sowie die erste Serie von Yacoub-Operationen in England veröffentlicht hatte Team vom Laennec Krankenhaus in Paris. Diese neuen Versuche zielten darauf ab, die Defekte der ersteren zu korrigieren, indem einerseits auch die Koronararterien an der Aorta transponiert wurden, andererseits die Fähigkeit des linken Ventrikels sichergestellt wurde, den systemischen Fluss sicherzustellen. Diese Eignung wurde entweder durch eine "Vorbereitung" des Ventrikels erreicht, indem für einige Monate ein Band der Lungenarterie angebracht wurde, wodurch diese gezwungen wurde, Muskeln aufzubauen, um dieses künstliche Hindernis zu überwinden, oder durch einen sehr frühen Operationszeitpunkt so bald wie möglich. Die erste Lebenswoche, bevor sich das linksventrikuläre Myokard signifikant involviert hat . Die Detransposition der großen Gefäße oder der „arterielle Schalter“ wurde schnell zum Referenzintervention, nachdem Yacoub die Techniken kodifiziert hatte, die es ermöglichten, den Eingriff an die verschiedenen möglichen Verteilungen der Koronararterien anzupassen, und Lecompte 1979 einen Prozess der Entkreuzung des Gefäßes „erfand“ große Gefäße, die eine Reimplantation der Lungenarterie ohne Zwischenschaltung von Prothesenmaterial ermöglichen, da allgemein als "Manöver von Lecompte" anerkannt ...
Es ist jetzt die einzige durchgeführte Intervention, außer in ganz bestimmten Fällen. Es ist wirklich eine Korrekturoperation, da sie die großen Gefäße "de-transponiert", indem die Aorta am linken Ventrikel und die Lungenarterie am rechten Ventrikel erneut implantiert werden. Die Krankenhaussterblichkeit liegt derzeit bei Teams, die diese Intervention routinemäßig praktizieren, unter 1%. Dennoch ist sie eine echte Leistung bei Operationen und der Wiederbelebung von Neugeborenen, und diese Intervention im extrakorporalen Kreislauf wurde sogar bei Frühgeborenen mit einem Gewicht von knapp 2000 Gramm durchgeführt.
Therapeutische Strategien
In Industrieländern lässt sich die derzeitige „ideale“ Strategie, immer häufiger „real“, wie folgt zusammenfassen: Vorgeburtliche Diagnose und Uterustransfer in ein spezialisiertes Zentrum, das die Durchführung des Rashkind-Manövers und die Perfusion von Prostaglandinen ermöglicht (nicht systematisch). Die Detransposition erfolgt dann in der ersten Lebenswoche und ermöglicht eine Rückkehr nach Hause im ersten Monat.
In Entwicklungsländern erfordert diese „ideale“ Strategie eine chirurgische und neonatale Wiederbelebungsumgebung, die unerreichbar ist. Die vorgeburtliche Diagnose von TGV (selten gestellt) führt immer noch häufig zu einem medizinischen Schwangerschaftsabbruch. Wir könnten uns jedoch eine Rehabilitation der „historischen“ Behandlungssequenzen mit zwei Optionen vorstellen: ein Rashkind-Manöver (möglicherweise verbunden mit einer Blalock-Hanlon-Intervention), gefolgt von einer Korrektur des atrialen Niveaus durch die Intervention von Senning zwischen 6 und 18 Monaten oder ein Rashkind-Manöver (mit möglicher Intervention von Blalock-Hanlon), das mit einer Cerclage der Lungenarterie verbunden ist, gefolgt von einer anatomischen Korrektur durch Detransposition zwischen 6 Monaten und einem Jahr. Diese Strategien wurden vor kaum mehr als 20 Jahren in Frankreich praktiziert, und viele Säuglinge, heute Erwachsene, haben wirklich davon profitiert.
Kinder werden
Kinder, die wegen einer größeren Gefäßtransposition operiert wurden, führen normalerweise ein streng normales Leben ohne medizinische Behandlung. Nur Leistungssport und Tabak werden nicht empfohlen. Diese Kinder müssen jedoch einer regelmäßigen medizinischen Überwachung (normalerweise jährlich) unterzogen werden, um insbesondere Folgendes zu überwachen:
- das Fehlen von Komplikationen im Zusammenhang mit der Reimplantation der Koronararterien. Diese Überwachung kann die Durchführung einer Koronarangiographie oder häufiger eine Untersuchung mittels Computertomographie ( Koronar- CT- Scan ) umfassen.
- das Fehlen von Komplikationen auf der Ebene von arteriellen Nähten (Stenose, selten und normalerweise früh) oder Aorten- und Lungenklappen (ein kleines Leck ohne Konsequenz ist üblich).
Schwangerschaft
Außer in besonderen (und seltenen) Fällen kann eine Frau, die im Kindesalter zur Transposition der großen Gefäße durch arteriellen Schalter operiert wurde, die Durchführung einer oder mehrerer Schwangerschaften ohne besondere Bedenken in Betracht ziehen. Die Entbindung kann normal auf vaginalem Weg erfolgen, mit Ausnahme der geburtshilflichen Indikation mit einem Kaiserschnitt. Stillen ist möglich.
Die Sorge der Eltern über das Risiko eines erneuten Auftretens von Herzerkrankungen in der Größenordnung von 10% (was "im Gegenteil" bedeutet, dass mindestens 90% der Schwangerschaften ein normales Kind zur Welt bringen) kann durch die frühzeitige Erkenntnis von "a" beseitigt werden fetaler Ultraschall ab der 14.-15. Woche der Amenorrhoe bei guten Untersuchungsbedingungen.
Genetische Beratung
Bisher wurde keine genetische (oder toxische) Ursache für diese Fehlbildung im isolierten Zustand identifiziert. Als solches ist es einer der sehr seltenen Herzfehler, der keine anerkannte Indikation für eine Amniozentese (Punktion von Fruchtwasser zur Untersuchung des fetalen Karyotyps ) ist, wenn sie vor der Geburt entdeckt wird.
Es ist ganz anders, wenn die Transposition der großen Gefäße mit anderen Fehlbildungen, kardialen oder extrakardialen, verbunden ist. In diesem Fall führt die Befürchtung, dass eine genetische Abnormalität für dieses polymalformative Syndrom verantwortlich oder zumindest damit verbunden ist, in der Regel dazu, dass die Eltern vor der Geburt eine Amniozentese durchführen oder den Karyotyp des Neugeborenen direkt untersuchen, wenn die Diagnose später gestellt wird.
Quellen
- Herzerkrankungen bei Säuglingen , Kindern und Jugendlichen - Mosse und Adams - 7 th Edition - Williams & Wilkins ed. - Philadelphia, 2008
- Fetale Kardiologie - S. Yagel, NH Silverman, U. Gembruch - Martin Dunitz ed. - London, 2003
Siehe auch
Verweise
- Die krankhafte Anatomie einiger der wichtigsten Teile des menschlichen Körpers (1793), zitiert von Prichard R. Ausgewählte Gegenstände aus der Geschichte der Pathologie . Umsetzung der großen Gefäße. Am J Pathol. 1979; 97: 562
- Motorhaube D, Coltri A, Butera G, Fermont L, Le Bidois J, Aggoun Y, Acar P, Bösewicht E, Kachaner J, Sidi D. Die pränatale Diagnose der Transposition der großen Gefäße verringert die Morbidität und Mortalität bei Neugeborenen , Arch Mal Coeur Vaiss 1999; 92: 637-40.
- Van Praagh R. Transposition der großen Arterien. II. Umsetzung geklärt. Am J Cardiol 1971; 28: 739 & ndash; 41
- Campbell M, Inzidenz von Herzfehlbildungen bei der Geburt und später und Neugeborenensterblichkeit , Br Heart J, 1973: 35; 189–200
- DN Schidlow, KJ Jenkins, K Gauvreau et al. Transposition der großen Arterien in Entwicklungsländern: Operation und Ergebnisse , J Am Coll Cardiol, 2017; 69: 43–51
- Rashkind WJ, Miller WW. Entstehung eines Vorhofseptumdefekts ohne Thorakotomie. Ein palliativer Ansatz zur vollständigen Transposition der großen Arterien JAMA, 1966; 196: 991-2
- Blalock A, Hanlon CR, die chirurgische Behandlung der vollständigen Transposition der Aorta und der Lungenarterie , Surg Gynec Obstet, 1950; 90: 1
- Sening A Surgical Correction of Transposition der großen Gefäße , Surgery 1959; 45: 966
- Senf WT, Keith JD, Trusler GA, Fowler R, Kill L, Das chirurgische Management der Transposition der großen Gefäße , J Thorac Cardiov Surg, 1964; 48: 953
- Hörer J., Herrmann F., Schreiber C., Cleuziou J., Prodan Z., Vogt M., Holper K., Lange R., Wie gut geht es den Patienten bis zu 30 Jahre nach einer Senfoperation? Thorac Cardiovasc Surg, 2007; 55: 359 & ndash; 64.
- Lecompte Y, Transposition der großen Gefäße: Geschichte der chirurgischen Reparatur , Arch Pediatr, 1998; 5 (Suppl 2): 113s-117s
- Jatene AD, Schriftarten VF, Paulista PP, Souza LC, Neger F, Galantier M, Sousa JE. Anatomische Korrektur der Transposition der großen Gefäße , J. Thorac Cardiovasc Surg, 1976; 72: 364-70.
- Yacoub MH, Radley-Smith R, Maclaurin R. Zweistufige Operation zur anatomischen Korrektur der Transposition der großen Arterien mit intaktem interventrikulärem Septum. , Lancet , 1977,8025: 1275-8.
- Bex JP, Lecompte Y, Baillot F, Hazan E, Anatomische Korrektur der Transposition der großen Arterien , Ann Thorac Surg, 1980; 29: 86-8.
- Lecompte Y, Zannini L., Hazan E., Jarreau MM, Bex JP, Tran Viet T et al. Anatomische Korrektur der Transposition der großen Arterien. Neue Technik ohne Verwendung einer prothetischen Leitung , J. Thoracic Cardiovascular Surg, 1981; 82: 629-31
- Hirsch JC, Gurney JG, Donohue JE, Gebremariam A, Bove EL, Ohye RG, Krankenhausmortalität für Norwood- und arterielle Schalteroperationen als Funktion des institutionellen Volumens , Pediatr Cardiol, 2008; 29: 713-7;